L’allergie aux métaux représente aujourd’hui un défi majeur en implantologie dentaire, touchant entre 10 et 17% de la population selon les études récentes. Cette problématique, longtemps négligée par la profession dentaire, gagne en reconnaissance grâce aux avancées en allergologie et aux recherches approfondies sur les biomatériaux implantaires. Les patients concernés développent des réactions d’hypersensibilité qui peuvent compromettre le succès à long terme des traitements implantaires, nécessitant une approche diagnostique spécialisée et des solutions thérapeutiques adaptées.
Les manifestations cliniques de l’allergie aux implants dentaires varient considérablement, allant de simples sensations de brûlure à des réactions inflammatoires chroniques sévères. Comment identifier ces réactions allergiques et quelles alternatives s’offrent aux patients sensibilisés ? La compréhension des mécanismes physiopathologiques et l’évolution des technologies implantaires ouvrent de nouvelles perspectives thérapeutiques pour ces situations complexes.
Mécanismes physiopathologiques de l’allergie aux métaux dans les implants dentaires
Hypersensibilité retardée de type IV selon la classification de gell et coombs
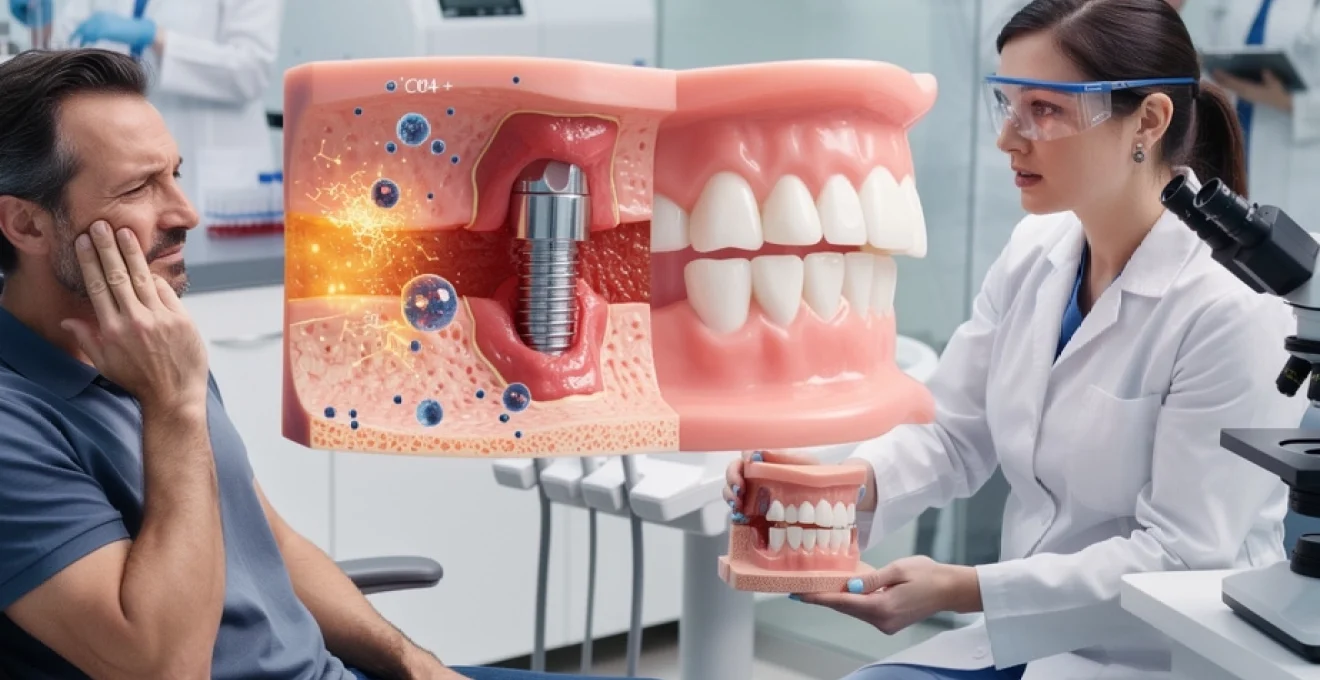
L’allergie aux métaux des implants dentaires relève principalement d’une hypersensibilité retardée de type IV, mécanisme immunologique complexe médié par les lymphocytes T. Cette réaction se distingue fondamentalement des allergies immédiates de type I par son délai d’apparition, généralement observé entre 24 et 72 heures après l’exposition à l’allergène métallique. La sensibilisation initiale peut survenir des mois, voire des années avant la manifestation clinique, ce qui explique la difficulté diagnostique rencontrée en pratique clinique.
Le processus débute par la phase de sensibilisation, durant laquelle les ions métalliques libérés par l’implant forment des complexes haptène-protéine avec les protéines tissulaires environnantes. Ces complexes sont ensuite captés par les cellules de Langerhans et les cellules dendritiques, qui migrent vers les ganglions lymphatiques régionaux pour présenter l’antigène aux lymphocytes T naïfs. Cette présentation antigénique induit une différenciation des lymphocytes T helpers de type 1 (Th1), créant une mémoire immunologique spécifique au métal concerné.
La prévalence de l’hypersensibilité au nickel atteint 17,3% de la population, tandis que celle au méthylmétacrylate concerne 9,3% des individus, selon les tests MELISA réalisés sur des échantillons significatifs.
Réaction inflammatoire chronique autour de l’implant en titane grade 4
Bien que le titane soit traditionnellement considéré comme le matériau de référence en implantologie, des cas d’allergie au titane grade 4 sont désormais documentés dans la littérature scientifique. Cette réaction inflammatoire chronique se caractérise par un infiltrat lympho-plasmocytaire péri-implantaire, associé à une activation macrophagique intense. L’inflammation persiste malgré l’absence d’infection bactérienne, créant un environnement défavorable à l’ostéointégration.
Les signes histopathologiques révèlent une fibrose réactionnelle avec présence de cellules géantes multinucléées et d’un granulome inflammatoire chronique. Cette réaction tissulaire compromet l’interface os-implant, pouvant conduire à terme
à une péri‑implantite aseptique, résistante aux traitements classiques, avec mobilité de l’implant et échecs répétés malgré des conditions chirurgicales correctes. Chez certains patients dits « cluster », plusieurs implants en titane peuvent ainsi échouer successivement, ce qui doit faire suspecter une allergie aux métaux plutôt qu’un simple défaut d’hygiène ou de technique opératoire.
Sur le plan clinique, cette réaction inflammatoire chronique se manifeste par des douleurs diffuses, une sensation de pression ou de corps étranger, parfois une gêne à la mastication sans infection objectivable. Radiologiquement, on observe une résorption osseuse en cuvette autour des collerettes implantaires, non corrélée à un surcontour prothétique ni à un surmenage occlusal. Dans ce contexte, une exploration allergologique spécialisée est indispensable avant toute nouvelle tentative implantaire.
Activation des lymphocytes T CD4+ et libération de cytokines pro-inflammatoires
Au cœur de l’allergie au métal en implantologie dentaire se trouve l’activation des lymphocytes T CD4+. Une fois sensibilisé, l’organisme réagit à chaque nouvelle exposition aux ions métalliques par une réponse immunitaire cellulaire amplifiée. Les lymphocytes T mémoire reconnaissent les complexes métal‑protéine présentés par les cellules dendritiques et se mettent à proliférer, entraînant une libération massive de cytokines pro‑inflammatoires comme l’IFN‑γ, le TNF‑α et l’IL‑17.
Cette « tempête cytokinique » crée un micro‑environnement hautement inflammatoire autour de l’implant. Les ostéoclastes, cellules responsables de la résorption osseuse, sont activés par le système RANK/RANKL sous l’influence de ces médiateurs, ce qui favorise une ostéolyse péri‑implantaire. À l’inverse, l’activité des ostéoblastes (les cellules qui construisent l’os) est inhibée, perturbant l’ostéointégration et la stabilité à long terme de l’implant dentaire.
Concrètement, on assiste à un déséquilibre entre construction et destruction osseuse, comparable à un chantier où les ouvriers chargés de bâtir sont mis au repos, tandis que les démolisseurs travaillent en continu. Pour vous, cela peut se traduire par une perte osseuse silencieuse au début, puis par une mobilité de l’implant, malgré une hygiène bucco‑dentaire correcte et l’absence de parodontite active. D’où l’importance d’un diagnostic précoce pour adapter le choix des matériaux implantaires.
Processus de corrosion galvanique et relargage d’ions métalliques
Un autre mécanisme clé de l’allergie aux implants dentaires est le processus de corrosion galvanique. Dans la cavité buccale, plusieurs métaux coexistent souvent : implants en titane, armatures en cobalt‑chrome, amalgames, stellites, voire bijoux intra‑buccaux. Dès que deux métaux de potentiel électrique différent sont en contact via la salive, un courant galvanique se crée, favorisant la corrosion du métal le moins noble et le relargage d’ions métalliques dans les tissus environnants.
Le titane pur présente une excellente résistance à la corrosion grâce à sa couche d’oxyde protectrice. Toutefois, des variations de pH (alimentation acide, reflux gastro‑œsophagien, maladies parodontales), l’utilisation prolongée de gels fluorés concentrés ou la présence de certaines bactéries (comme Streptococcus mutans) peuvent altérer cette couche de passivation. La conséquence ? Une augmentation progressive de la libération d’ions titane, nickel, chrome ou vanadium, qui agissent comme haptènes et entretiennent la réaction d’hypersensibilité.
On peut comparer ce phénomène à une peinture protectrice sur une rambarde métallique exposée aux intempéries : tant que la peinture est intacte, le métal ne rouille pas ; dès qu’elle se fissure, la corrosion s’accélère. De la même manière, un déséquilibre chimique ou bactérien dans la bouche peut fissurer la « protection » du titane et déclencher une allergie aux métaux jusque‑là silencieuse. Cette compréhension justifie la recherche d’alliages mieux tolérés, le choix raisonné des matériaux prothétiques associés et, chez certains patients, le recours à des implants dentaires entièrement céramiques.
Tests diagnostiques spécialisés pour l’allergie aux biomatériaux implantaires
Test épicutané avec série standard européenne ICDRG
Face à des symptômes évocateurs d’allergie aux implants dentaires, le test épicutané (patch‑test) reste l’examen de première intention. Réalisé par un dermatologue ou un allergologue, il consiste à appliquer sur la peau du dos de petites chambres contenant différents allergènes, dont les métaux les plus fréquemment en cause (nickel, chrome, cobalt, palladium…). La série standard européenne ICDRG (International Contact Dermatitis Research Group) est le panel de référence pour ce type de dépistage.
Les patchs sont maintenus en place pendant 48 heures, puis les réactions cutanées sont lues à 48 et 72 heures, parfois à 96 heures. Une rougeur, un œdème, voire de petites vésicules au point d’application traduisent une hypersensibilité retardée de type IV. Si vous présentez déjà une allergie de contact aux bijoux fantaisie ou aux boutons métalliques, ce test a une forte valeur prédictive pour anticiper une éventuelle réaction à un implant dentaire en titane allié ou à une prothèse métallique.
Il faut néanmoins garder à l’esprit que le patch‑test explore surtout l’allergie cutanée, qui ne reflète pas toujours fidèlement ce qui se passe dans l’os ou la muqueuse buccale. Une absence de réaction cutanée ne permet donc pas d’exclure formellement une allergie aux biomatériaux implantaires, surtout en cas d’échecs répétitifs d’implants. C’est pourquoi ces tests sont souvent complétés par des examens sanguins fonctionnels plus spécifiques.
Test de transformation lymphoblastique MELISA pour métaux
Le test MELISA (Memory Lymphocyte Immuno Stimulation Assay) est un test sanguin développé spécifiquement pour détecter une hypersensibilité aux métaux et aux matériaux dentaires. Il repose sur le principe du test de transformation lymphoblastique : les lymphocytes du patient sont mis en contact in vitro avec différents ions métalliques (nickel, titane, chrome, cobalt, mercure, méthylmétacrylate, etc.) et leur prolifération est mesurée. Une prolifération élevée signale une sensibilisation spécifique à ce métal.
Des études prospectives réalisées sur des échantillons significatifs ont mis en évidence une prédisposition génétique à l’allergie à certains composants dentaires : jusqu’à 17,3 % de la population pour le nickel et 9,3 % pour le méthylmétacrylate. Ces chiffres confirment que l’allergie aux métaux en implantologie dentaire n’est pas un phénomène marginal et qu’un bilan immunologique approfondi peut s’avérer déterminant avant une réhabilitation lourde.
Le MELISA est particulièrement utile lorsque la clinique est évocatrice (brûlures buccales, picotements, réactions eczémateuses, intolérance aux prothèses) mais que les patch‑tests sont négatifs ou discordants. Comme tout test in vitro, il doit être interprété en corrélation avec les symptômes, l’anamnèse et les données radiographiques. Un résultat positif isolé ne suffit pas à condamner un implant, mais il oriente vers la recherche d’implants dentaires alternatifs comme la zircone ou des alliages hautement biocompatibles.
Dosage des ions titane, nickel et chrome par spectrométrie de masse
Dans les situations complexes d’échec implantaire répété, le dosage des ions métalliques dans le sang, la salive ou le liquide péri‑implantaire peut apporter des informations complémentaires. Grâce à des techniques de spectrométrie de masse à plasma inductif (ICP‑MS), il est possible de quantifier avec une grande précision les concentrations de titane, nickel, chrome ou cobalt circulants. Des taux anormalement élevés peuvent traduire une corrosion accélérée de l’implant ou un relargage systémique lié à une métallose ou à une hypersensibilité.
Ces dosages restent toutefois principalement utilisés en recherche ou dans quelques centres spécialisés, car les valeurs seuils à partir desquelles on peut parler de toxicité ou d’allergie ne sont pas encore parfaitement standardisées. Ils sont surtout intéressants pour documenter des cas sévères de réactions systémiques, ou pour suivre l’évolution après la dépose d’implants et de prothèses métalliques. Une baisse progressive des taux d’ions après explantation plaide en faveur d’un lien de causalité entre l’implant et la symptomatologie.
Pour vous, l’intérêt pratique est double : objectiver, dans certains cas, une exposition accrue aux métaux et disposer d’un argument supplémentaire pour justifier une stratégie de remplacement par des implants sans métal comme la zircone. Associés au MELISA et aux patch‑tests, ces dosages contribuent à bâtir un faisceau d’indices en faveur d’une allergie aux biomatériaux implantaires, plutôt qu’un simple échec mécanique ou infectieux.
Analyse histopathologique des tissus péri-implantaires
Lorsque l’implant doit être déposé en raison d’une suspicion d’allergie au métal, il est vivement recommandé d’adresser les tissus péri‑implantaires à un laboratoire d’anatomopathologie. L’analyse histologique permet de distinguer une infection chronique banale d’une réaction d’hypersensibilité de type IV. Dans ce dernier cas, on observe typiquement un infiltrat lymphocytaire dense, des plasmocytes, des cellules géantes multinucléées et, parfois, des granulomes contenant des particules métalliques phagocytées.
Des techniques complémentaires, comme la microscopie électronique à balayage (MEB) couplée à une analyse EDX, peuvent confirmer la présence de particules de titane, de nickel ou de chrome au sein des macrophages péri‑implantaires. Cette observation renforce l’hypothèse d’un relargage ionique pathologique responsable de la réaction locale. À l’inverse, un tableau dominé par la présence de bactéries et de neutrophiles orientera davantage vers une péri‑implantite infectieuse classique.
Cette approche histopathologique peut sembler très technique, mais elle constitue en réalité un peu l’« enquête de terrain » autour de l’implant. Elle aide le clinicien et l’allergologue à mieux comprendre ce qui s’est passé au contact du biomatériau. En cas de projet de réimplantation, ces données orientent le choix vers des matériaux plus neutres, comme la zircone de dernière génération ou des céramiques renforcées, afin de minimiser le risque de récidive.
Test de prolifération lymphocytaire LTT spécifique aux alliages dentaires
Le Lymphocyte Transformation Test (LTT) est une autre forme de test de prolifération lymphocytaire, proche du MELISA mais pouvant être adapté à des alliages dentaires spécifiques. Les laboratoires spécialisés peuvent ainsi tester non seulement les métaux purs (titane, nickel, chrome, cobalt), mais aussi des alliages complexes ou des monomères de résine utilisés pour les prothèses temporaires et les obturations.
Le principe reste le même : les lymphocytes T du patient sont mis en culture avec différents extraits de matériaux dentaires, et leur capacité à se transformer en lymphoblastes est quantifiée. Un index de stimulation élevé indique que le système immunitaire reconnaît ce matériau comme un antigène. Ce test est particulièrement intéressant pour les patients qui ont déjà multiplié les réactions aux résines provisoires, aux colles ou aux ciments, et pour lesquels on souhaite planifier une réhabilitation dentaire hypoallergénique complète.
Comme pour le MELISA, les résultats du LTT ne doivent jamais être interprétés isolément. Ils s’intègrent dans une approche globale associant interrogatoire détaillé, examen bucco‑dentaire minutieux, imagerie 3D, analyses biologiques et, si besoin, histologie. Vous vous demandez si tous ces tests sont réellement nécessaires ? Dans les cas simples, non ; mais chez les patients multi‑opérés, douloureux et sans explication apparente, ce bilan complet peut faire toute la différence pour retrouver un confort buccal durable.
Solutions thérapeutiques alternatives aux implants métalliques conventionnels
Implants en zircone straumann PURE ceramic pour patients allergiques
Pour les patients présentant une allergie avérée aux métaux ou une hypersensibilité multiple aux alliages dentaires, les implants en zircone représentent aujourd’hui une alternative de référence. La zircone (dioxyde de zirconium stabilisé) est une céramique de haute performance, totalement dépourvue de métal et dotée d’une excellente biocompatibilité. Des systèmes comme les Straumann PURE Ceramic ont montré des taux de survie implantaires comparables au titane, avec une intégration osseuse fiable à moyen et long terme.
Sur le plan clinique, ces implants céramiques offrent aussi un avantage esthétique majeur : leur couleur blanche se rapproche de celle de la dent naturelle, évitant la teinte grisâtre parfois visible au niveau de la gencive fine en secteur antérieur avec les implants métalliques. Pour vous, cela signifie un sourire plus naturel, notamment lorsque la ligne du sourire est haute. De plus, la surface micro‑structurée des implants en zircone modernes est conçue pour favoriser l’ostéointégration tout en limitant l’adhésion bactérienne.
Bien sûr, tous les cas ne sont pas éligibles d’emblée à des implants en zircone. Leur conception monobloc ou à connexion spécifique impose une planification prothétique rigoureuse et une chirurgie très précise. Néanmoins, chez les patients allergiques au nickel, au chrome, au cobalt ou au titane, ces implants dentaires en zircone constituent souvent la solution de choix pour restaurer une dentition fonctionnelle et esthétique sans réexposer l’organisme aux métaux problématiques.
Revêtements biocompatibles TiUnite et SLActive d’astra tech
Pour les patients qui ne présentent pas d’allergie formellement documentée au titane mais qui restent à risque (terrain atopique, antécédents d’eczéma, sensibilité modérée à certains métaux), des implants titane avec revêtements de surface optimisés peuvent constituer un compromis intéressant. Des technologies comme TiUnite (surface oxydée anodiquement) ou SLActive (surface sablée et mordancée, hautement hydrophile) visent avant tout à améliorer l’ostéointégration, mais elles ont aussi un impact sur l’interface immunologique.
En créant une couche d’oxyde de titane plus épaisse, plus homogène et plus stable, ces traitements de surface réduisent potentiellement le relargage des ions métalliques dans les tissus péri‑implantaires. On peut les comparer à un vernis technique particulièrement résistant, qui protège durablement le métal sous‑jacent des agressions chimiques et des micro‑variations de pH buccal. Moins d’ions libérés signifie, en théorie, un risque moindre de sensibilisation et de réaction inflammatoire chronique.
Cependant, il est important de rester prudent : ces revêtements améliorent la biocompatibilité globale du titane, mais ne transforment pas un patient allergique avéré en patient tolérant. Chez une personne ayant déjà présenté une allergie documentée au titane ou à d’autres métaux, on privilégiera toujours des implants sans métal plutôt que de compter uniquement sur ces innovations de surface. En revanche, pour un patient simplement « à risque », ces technologies de nouvelle génération peuvent contribuer à sécuriser la prise en charge implantaire.
Protocoles de désensibilisation par immunothérapie spécifique
La question de la désensibilisation aux métaux en implantologie dentaire est encore en phase de recherche et ne fait pas l’objet de protocoles standardisés, contrairement aux allergies polliniques ou alimentaires. Quelques équipes explorent des immunothérapies spécifiques visant à diminuer la réactivité des lymphocytes T envers certains ions métalliques, mais ces approches restent expérimentales et ne sont pas, à ce jour, proposées en routine clinique pour l’allergie aux implants.
Dans la pratique, la « désensibilisation » la plus efficace consiste plutôt en une désensibilisation mécanique : retirer tous les allergènes de la cavité buccale (amalgames, stellites, prothèses métalliques, implants en titane mal tolérés) et les remplacer par des matériaux hautement biocompatibles (zircone, céramiques Emax, composites sans monomères allergènes, ciment verre ionomère). Cette stratégie peut déjà entraîner une nette amélioration des symptômes systémiques (fatigue, douleurs diffuses, céphalées) et locaux (brûlures, picotements, eczéma).
On peut imaginer, à moyen terme, que des immunothérapies ciblées verront le jour pour certains métaux très allergènes comme le nickel, en s’inspirant des progrès réalisés en allergologie respiratoire. Mais en attendant, la prudence dicte de choisir d’emblée des implants dentaires biocompatibles et de limiter au maximum l’exposition aux métaux connus pour déclencher des réactions de type IV chez les patients sensibles.
Greffes osseuses autologues et bridges cantilever en céramique
Dans certains cas, la meilleure alternative aux implants métalliques n’est pas un implant céramique, mais une solution prothétique sans implant. Lorsqu’un patient présente une hypersensibilité à de nombreux matériaux ou que le contexte médical rend l’implantologie risquée, des bridges cantilever en céramique ou des prothèses fixes sur dents naturelles peuvent offrir un compromis intéressant entre confort, esthétique et sécurité.
Les bridges cantilever tout céramique permettent de remplacer une dent manquante en s’appuyant sur une seule dent pilier, ce qui évite parfois de couronner plusieurs dents adjacentes. Associés à des matériaux comme la zircone ou le disilicate de lithium (Emax), ils offrent une excellente esthétique et une bonne longévité, à condition que les contraintes occlusales soient parfaitement maîtrisées. Dans les cas de pertes osseuses importantes, des greffes osseuses autologues peuvent être réalisées pour rétablir les volumes nécessaires à une prothèse fixe harmonieuse ou, si le patient l’accepte, préparer ultérieurement la pose d’implants en zircone.
Vous vous demandez peut‑être s’il vaut mieux renoncer définitivement aux implants en cas d’allergie aux métaux ? Pas forcément. L’important est d’adapter la stratégie thérapeutique à votre situation : certains patients seront candidats idéaux aux implants céramiques, d’autres bénéficieront davantage d’un bridge en céramique bien conçu ou d’une prothèse partielle sans armature métallique. L’objectif reste le même : retrouver une fonction masticatoire efficace et une esthétique satisfaisante, tout en respectant au maximum votre terrain allergique.
Protocoles de prise en charge multidisciplinaire en allergologie dentaire
La gestion de l’allergie au métal en implantologie dentaire ne peut plus se concevoir de manière isolée. Elle repose sur une prise en charge multidisciplinaire impliquant le chirurgien‑dentiste ou l’implantologiste, le dermatologue‑allergologue, parfois le rhumatologue ou l’orthopédiste (en cas de prothèses articulaires associées), et le médecin traitant. Cette collaboration permet de croiser les regards et d’éviter les diagnostics hâtifs ou les traitements inadaptés.
Un protocole type commence par une anamnèse détaillée : antécédents d’eczéma, d’urticaire, de réactions aux bijoux, aux piercings ou à certains cosmétiques, échecs répétés d’implants dentaires ou orthopédiques, pathologies auto‑immunes associées. Viennent ensuite l’examen clinique buccal minutieux, l’imagerie (panoramique, cone beam), puis, si nécessaire, les tests allergologiques (patch‑tests, MELISA, LTT) et les examens complémentaires (dosage des ions, histologie). Sur cette base, l’équipe définit un plan de traitement sur mesure.
Lorsque la décision est prise de retirer des matériaux allergènes (métaux, résines, implants), l’intervention doit être réalisée sous protection maximale : digue dentaire, double aspiration, protocoles de découpe refroidie pour limiter la dispersion des particules. Il n’est pas rare que les symptômes s’exacerbent transitoirement dans les 15 jours qui suivent la dépose, en raison du relargage massif d’ions lors de l’acte. Une bonne information en amont et un suivi rapproché durant cette phase sont essentiels pour rassurer le patient.
Enfin, la coordination avec des laboratoires de prothèse spécialisés dans les solutions hypoallergéniques (implants en zircone, armatures céramiques, composites sans monomères sensibilisants, ciments au verre ionomère) est un maillon important de la chaîne. C’est cette orchestration globale, plutôt que l’intervention isolée d’un praticien, qui permet aujourd’hui d’offrir aux patients allergiques aux métaux des réhabilitations implantaires fiables et durables.
Prévention et surveillance post-implantaire des réactions d’hypersensibilité
La meilleure façon de gérer l’allergie aux métaux reste encore de la prévenir. Avant tout projet d’implant dentaire, un interrogatoire ciblé sur les antécédents d’allergie aux bijoux, boutons de pantalon, montres ou piercings est indispensable. Chez les patients présentant un terrain atopique ou des réactions cutanées documentées au nickel, au chrome ou au cobalt, une orientation précoce vers un allergologue pour patch‑tests et, si besoin, tests sanguins (MELISA, LTT) est vivement recommandée.
En termes de choix de matériaux, privilégier d’emblée des implants biocompatibles (titane grade médical hautement purifié, zircone PURE Ceramic) et limiter les couples galvanique métal‑métal dans la bouche permet de réduire significativement le risque de sensibilisation à long terme. L’utilisation raisonnée des produits fluorés concentrés autour des implants en titane et le contrôle des facteurs locaux (pH buccal, hygiène, contrôle de plaque) contribuent également à préserver la couche de passivation du titane et à limiter le relargage d’ions.
Après la pose d’un implant, une surveillance post‑implantaire régulière est essentielle. Des contrôles cliniques et radiographiques doivent être programmés pour dépister précocement toute résorption osseuse atypique, toute inflammation gingivale persistante ou symptômes subjectifs inhabituels (brûlures, picotements, goût métallique, douleurs diffuses). En cas de doute, il vaut mieux investiguer rapidement plutôt que d’attendre la perte osseuse avancée ou la mobilité de l’implant.
Vous l’aurez compris, l’allergie au métal et les implants dentaires ne sont pas incompatibles, à condition d’anticiper, de choisir les bons biomatériaux et d’assurer un suivi rigoureux. En dialoguant avec votre dentiste et, si besoin, avec un allergologue, vous pouvez construire une stratégie de traitement personnalisée qui respecte votre terrain tout en vous permettant de retrouver une fonction masticatoire confortable et un sourire durable.