L’examen clinique préalable à tout acte dentaire constitue le fondement d’une prise en charge thérapeutique optimale et sécurisée. Cette étape cruciale, souvent sous-estimée par les patients, détermine le succès du traitement et prévient de nombreuses complications potentielles. Au-delà de la simple évaluation de l’état buccodentaire, cet examen permet d’identifier les facteurs de risque systémiques, de détecter les pathologies préexistantes et d’adapter le protocole thérapeutique aux spécificités de chaque patient. Dans un contexte où la médecine dentaire moderne privilégie une approche globale et personnalisée, l’examen clinique préopératoire s’impose comme un gage de qualité et de sécurité pour le praticien comme pour le patient.
Anamnèse médicale et évaluation des antécédents pathologiques du patient
L’anamnèse médicale représente la pierre angulaire de l’examen clinique préopératoire en odontologie. Cette phase d’interrogatoire minutieux permet au praticien de recueillir l’ensemble des informations nécessaires à l’établissement d’un diagnostic précis et à la planification thérapeutique adaptée. L’évaluation des antécédents pathologiques du patient nécessite une approche systématique et rigoureuse, car de nombreuses pathologies systémiques peuvent influencer le déroulement des soins dentaires et leur pronostic.
Le questionnaire médical doit explorer l’historique des hospitalisations antérieures, les interventions chirurgicales passées et les traitements médicaux en cours. Cette démarche permet d’identifier les patients à risque et d’adapter les protocoles de soins en conséquence. Les pathologies cardiovasculaires, par exemple, peuvent nécessiter une antibioprophylaxie spécifique ou des précautions particulières lors de l’anesthésie locale. La qualité de l’anamnèse détermine directement la sécurité des actes thérapeutiques et conditionne la réussite du traitement.
Identification des contre-indications absolues et relatives aux soins dentaires
L’identification des contre-indications constitue un aspect fondamental de l’évaluation préopératoire. Les contre-indications absolues, bien que rares, imposent un report ou une modification radicale du plan de traitement. Parmi celles-ci, on retrouve les cardiopathies décompensées, l’infarctus du myocarde récent (moins de 6 mois), ou encore certaines pathologies hématologiques sévères. Ces situations cliniques exigent une prise en charge multidisciplinaire et une coordination étroite avec le médecin traitant.
Les contre-indications relatives, plus fréquemment rencontrées, nécessitent une adaptation du protocole thérapeutique sans interdire formellement les soins. L’hypertension artérielle non contrôlée, le diabète déséquilibré ou les troubles de l’hémostase modérés entrent dans cette catégorie. Le praticien doit alors évaluer le rapport bénéfice-risque et mettre en place les mesures préventives appropriées pour sécuriser l’intervention.
Évaluation des traitements anticoagulants et risques hémorragiques peropératoires
L’évaluation du risque hémorragique chez les patients sous traitement anticoagulant ou antiagrégant plaquettaire représente un enjeu majeur en odontologie moderne. La prévalence croissante de ces thérapeutiques, liée au vieillissement de la population et à l’augmentation des pathologies cardiovasculaires, impose au praticien une connaissance approfondie de
la pharmacologie de ces molécules et de leurs implications cliniques. L’objectif est de prévenir les complications hémorragiques tout en évitant une interruption injustifiée du traitement, qui pourrait exposer le patient à un risque thromboembolique majeur. Un bilan biologique récent (INR, TCA, numération plaquettaire, fonction rénale) est indispensable en amont de tout soin dentaire invasif, en particulier en cas d’extraction, de chirurgie parodontale ou d’implantologie.
Dans de nombreux cas, les recommandations actuelles privilégient le maintien des anticoagulants oraux directs ou des antiagrégants plaquettaires, en adaptant la technique opératoire : limitation des traumatismes, sutures systématiques, utilisation de moyens hémostatiques locaux (éponges hémostatiques, colles biologiques) et prescription de bains de bouche adaptés. Lorsque le niveau de risque est jugé élevé, une concertation avec le cardiologue ou le médecin prescripteur s’impose pour définir une éventuelle adaptation de dose ou une fenêtre thérapeutique sécurisée. Ainsi, l’examen clinique préopératoire ne se limite pas à la bouche : il s’inscrit dans une vision intégrée de la santé globale du patient.
Dépistage des allergies médicamenteuses et aux matériaux dentaires
Le dépistage des allergies constitue une étape incontournable de l’examen clinique avant un soin dentaire. Une simple hypersensibilité négligée peut se transformer en réaction allergique sévère au fauteuil, allant de l’urticaire généralisée au choc anaphylactique. C’est pourquoi l’interrogatoire doit porter précisément sur les antécédents de réactions aux antibiotiques, aux anti-inflammatoires, aux anesthésiques locaux, mais aussi au latex et aux métaux présents dans certains matériaux dentaires.
Le praticien doit demander au patient de décrire le plus clairement possible la nature de la réaction observée : éruption cutanée, démangeaisons, œdème, malaise, difficultés respiratoires, etc. Cette distinction permet souvent de faire la différence entre un effet secondaire banal et une véritable allergie médicamenteuse. En cas de doute, il est préférable de considérer la molécule comme contre-indiquée et de recourir à une alternative validée, voire de solliciter un avis allergologique. Cette prudence est un élément majeur de la sécurité des soins dentaires et participe à la confiance instaurée avec le patient.
Concernant les matériaux dentaires, certaines personnes présentent des intolérances ou des allergies de contact aux résines, aux métaux (nickel, cobalt, chrome) ou à certains composants des cimentations et adhésifs. Des lésions érythémateuses, des brûlures ou des sensations de picotements chroniques autour des restaurations doivent alerter le clinicien. Lors de la planification de restaurations prothétiques ou d’implants, il est pertinent de discuter avec le patient de ses antécédents dermatologiques et, si nécessaire, d’opter pour des matériaux hypoallergéniques (alliages nobles, céramiques, résines spécifiques). Vous voyez à quel point quelques questions ciblées peuvent éviter des complications à long terme ?
Analyse des pathologies systémiques affectant la cicatrisation
L’évaluation préopératoire doit également s’attacher à identifier les pathologies systémiques susceptibles de perturber la cicatrisation des tissus buccaux. Le diabète, notamment lorsqu’il est mal équilibré, constitue un facteur de risque majeur de retard de cicatrisation, d’infections post-opératoires et d’échec implantaire. Il est donc essentiel de connaître le dernier contrôle glycémique du patient (HbA1c), la stabilité de la maladie et le schéma thérapeutique, afin d’ajuster le moment de l’intervention et, parfois, de recommander une consultation médicale préalable.
D’autres maladies générales, telles que les pathologies auto-immunes, les états de dénutrition, les traitements par corticoïdes au long cours ou les chimiothérapies, modifient également la réponse cicatricielle et la capacité de défense immunitaire. Dans ces situations, l’examen clinique avant un soin dentaire doit mener à une planification prudente : choix de techniques chirurgicales moins invasives, suivi post-opératoire rapproché, et parfois antibioprophylaxie ciblée. Comme un architecte qui tient compte de la qualité du sol avant de construire, le chirurgien-dentiste doit toujours intégrer le « terrain » général dans ses décisions thérapeutiques, afin d’optimiser les chances de succès et de limiter les complications.
Inspection visuelle et palpation des structures oro-faciales
Après l’anamnèse médicale, l’examen clinique se poursuit par l’inspection visuelle et la palpation des structures oro-faciales. Cette étape, parfois perçue comme purement routinière, a pourtant une valeur diagnostique considérable. Elle permet de dépister des anomalies fonctionnelles, des signes d’infection, mais aussi des lésions potentiellement malignes, qui peuvent passer inaperçues si l’on se limite à l’observation des seules dents. L’examen clinique complet dépasse largement le simple « contrôle des caries » et s’inscrit dans une démarche de dépistage global des pathologies oro-faciales.
Examen extra-oral : asymétries faciales et adénopathies cervico-faciales
L’examen extra-oral commence par l’observation des structures faciales au repos et en mouvement. Le praticien recherche d’éventuelles asymétries du visage, gonflements localisés, déformations osseuses ou cicatrices, qui peuvent traduire une pathologie dentaire, articulaire, osseuse ou cutanée sous-jacente. Un côté du visage plus volumineux, une joue tendue ou une zone douloureuse à la palpation peuvent par exemple révéler un abcès profond ou une lésion tumorale débutante.
La palpation des chaînes ganglionnaires cervicales et sous-mandibulaires fait partie intégrante de l’examen clinique avant un soin dentaire. Des adénopathies fermes, fixées ou douloureuses, surtout lorsqu’elles persistent depuis plusieurs semaines, doivent alerter sur la possibilité d’une infection chronique ou d’une pathologie maligne. Dans ce contexte, le chirurgien-dentiste joue un rôle de sentinelle : il peut orienter rapidement le patient vers un médecin ou un spécialiste ORL pour des explorations complémentaires. Cet examen extra-oral, simple et rapide, participe donc à la prévention des complications graves et à la détection précoce de cancers de la sphère ORL.
Évaluation de l’ouverture buccale et de l’articulation temporo-mandibulaire
L’évaluation de l’ouverture buccale est une étape clé de l’examen préopératoire. Une limitation d’ouverture, un blocage ou des douleurs à la mobilisation peuvent compliquer considérablement la réalisation de certains soins dentaires, notamment les extractions difficiles, les traitements endodontiques ou la prise d’empreintes. Mesurer l’ouverture interincisive, observer les mouvements de latéralité et de propulsion permet d’anticiper les difficultés d’accès et d’adapter les instruments, les techniques et la durée de la séance.
Parallèlement, l’examen de l’articulation temporo-mandibulaire (ATM) consiste à rechercher des craquements, des ressauts, des déviations à l’ouverture, ainsi que des douleurs à la palpation des pôles articulaires et des muscles masticateurs. Une dysfonction temporo-mandibulaire non diagnostiquée peut être aggravée par des soins prosthodontiques ou occlusaux inadaptés. En analysant dès le départ la fonction articulaire, le praticien peut orienter le plan de traitement, proposer des conseils posturaux, voire recommander une prise en charge spécialisée (kinésithérapie, orthopédie dento-faciale). En somme, avant de travailler sur les dents, il est indispensable de comprendre comment la mâchoire fonctionne au quotidien.
Inspection intra-orale : muqueuses, langue et plancher buccal
L’inspection intra-orale ne se limite pas à l’observation des dents ; elle englobe l’ensemble des muqueuses buccales. Le chirurgien-dentiste examine méticuleusement la face interne des joues, le palais dur et mou, le plancher buccal, les lèvres et les piliers amygdaliens. Il recherche des changements de couleur, des zones blanchâtres (leucoplasies), des taches rouges (érythroplasies), des ulcérations persistantes ou des nodules, qui peuvent être le signe de lésions précancéreuses ou de cancers débutants.
La langue fait l’objet d’un examen particulier : sa face dorsale, ses bords latéraux et surtout sa face ventrale doivent être visualisés et palpés. Des dépôts, des fissures, des brûlures chroniques ou des excroissances nécessitent une attention particulière et, parfois, une orientation vers un spécialiste pour biopsie. Le plancher buccal, quant à lui, est une zone à haut risque pour le développement de carcinomes épidermoïdes, en particulier chez les patients fumeurs et consommateurs d’alcool. Vous comprenez ainsi pourquoi, même pour un « simple détartrage », votre dentiste vous demande d’ouvrir grand la bouche et de tirer la langue : il ne s’agit pas seulement de nettoyer, mais aussi de surveiller votre santé globale.
Palpation des tissus mous et détection des lésions précancéreuses
La palpation des tissus mous complète l’inspection visuelle et permet de détecter des anomalies non visibles à l’œil nu. Le praticien palpe délicatement les zones suspectes, à la recherche de masses indurées, de douleurs localisées ou de fixité par rapport aux plans profonds. Une lésion qui saigne facilement, qui ne guérit pas au bout de deux semaines ou qui présente une consistance dure doit être considérée comme suspecte et faire l’objet d’examens complémentaires.
Dans le cadre de l’examen clinique avant un soin dentaire, la détection précoce des lésions précancéreuses est un enjeu majeur de santé publique. Le chirurgien-dentiste, par sa position privilégiée, voit régulièrement la bouche de ses patients et peut reconnaître les premiers signes de transformation maligne. En identifiant ces lésions à un stade initial, il offre au patient des chances de guérison bien supérieures, avec des traitements plus légers et moins mutilants. Comme un radar qui repère une perturbation avant qu’elle ne se transforme en tempête, l’examen palpatoire des tissus mous permet d’anticiper les complications et de préserver la qualité de vie.
Examen dentaire systématique et classification des pathologies
Une fois l’évaluation générale et l’inspection des tissus mous réalisées, l’examen clinique se concentre sur les dents elles-mêmes. L’examen dentaire systématique consiste à analyser, dent par dent, l’état des tissus durs, des restaurations existantes et des rapports occlusaux. Cette démarche structurée évite les oublis et permet de dresser un bilan complet, indispensable à la planification rationnelle des soins. Chaque dent est ainsi considérée comme une unité fonctionnelle intégrée dans un ensemble plus vaste : l’arcade, l’occlusion et le système masticateur.
Le praticien commence généralement par repérer les lésions carieuses, qu’elles soient coronaires, radiculaires ou récidivantes sous des obturations anciennes. Il évalue la profondeur apparente des cavités, la présence de fissures, de décolorations suspectes ou de sensibilités au test de percussion. Les restaurations existantes (amalgames, composites, inlay-onlays, couronnes, bridges) sont examinées quant à leur adaptation marginale, leur étanchéité et leur intégrité. Une obturation mal jointive ou fracturée peut être le siège d’une infiltration bactérienne, source de récidive carieuse ou d’infection pulpaire.
Pour organiser les priorités thérapeutiques, de nombreux praticiens utilisent des classifications des pathologies dentaires et parodontales. Celles-ci permettent de distinguer les soins urgents (douleurs aiguës, infections, fractures étendues) des interventions différables (remplacement esthétique, réhabilitation occlusale). L’examen clinique avant un soin dentaire s’accompagne alors d’un véritable « triage » des lésions, en tenant compte des attentes du patient, de son budget et de ses contraintes médicales. En expliquant clairement cette logique de priorité, le praticien implique le patient dans les décisions et favorise l’adhésion au plan de traitement.
Enfin, l’analyse occlusale fait partie intégrante de l’examen dentaire systématique. Le chirurgien-dentiste observe la manière dont les dents s’articulent entre elles, recherche des prématurités, des interférences fonctionnelles, des dents en malposition ou des pertes de dimension verticale. Ces éléments peuvent être à l’origine de douleurs musculaires, de migraines, de bruxisme ou de fractures répétées de restaurations. En corrigeant les déséquilibres occlusaux identifiés lors de l’examen, on ne se contente pas de traiter des symptômes locaux : on améliore aussi le confort global et la stabilité à long terme de la réhabilitation bucco-dentaire.
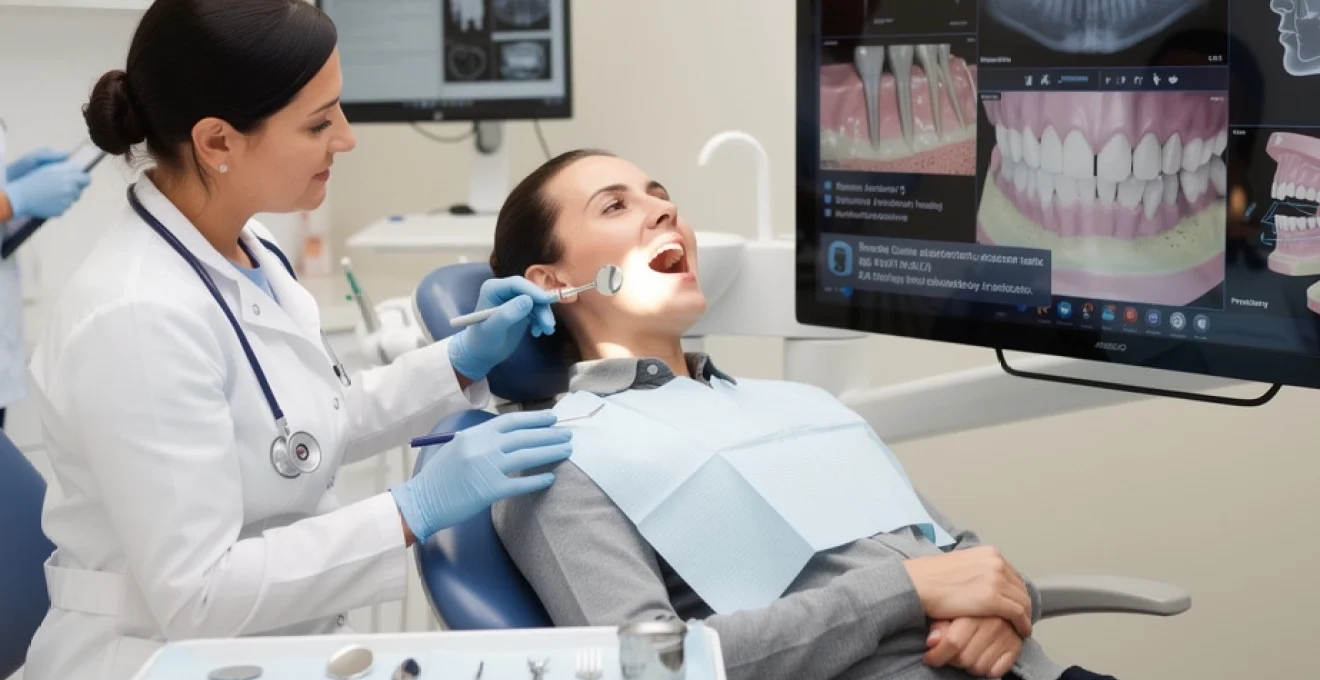
Examens radiologiques préopératoires et imagerie diagnostique
L’examen clinique visuel, aussi minutieux soit-il, ne suffit pas à lui seul pour évaluer l’ensemble des structures dentaires et osseuses. Les examens radiologiques préopératoires complètent l’observation directe et permettent d’accéder aux zones non visibles, comme les racines, l’os alvéolaire ou les dents incluses. La radiographie constitue ainsi un outil diagnostique incontournable avant tout soin dentaire invasif, qu’il s’agisse d’une extraction, d’un traitement endodontique ou d’une pose d’implant.
Selon la situation clinique, le praticien pourra recourir à différents types d’imagerie : radiographies rétro-alvéolaires pour une dent isolée, clichés bite-wing pour l’analyse des caries proximales et des crêtes osseuses, panoramique dentaire pour une vision globale des maxillaires, voire imagerie 3D (cone beam CT) pour les cas complexes. Chacun de ces examens a ses indications propres, et le choix doit être guidé par une approche de radioprotection raisonnée : obtenir l’information nécessaire avec la dose de rayonnement la plus faible possible.
Les examens radiologiques permettent de détecter des lésions apicales, des kystes, des résorptions radiculaires, ainsi que des foyers infectieux parfois totalement asymptomatiques. Ils sont également indispensables pour apprécier la hauteur et l’épaisseur de l’os disponible avant implantologie, ou encore pour évaluer le rapport entre les racines et les structures anatomiques nobles (sinus maxillaire, canal mandibulaire). Sans cette cartographie précise, le risque de complications peropératoires (perforations, communications bucco-sinusiennes, lésions nerveuses) serait nettement augmenté.
Dans le cadre de l’examen clinique avant un soin dentaire, l’imagerie ne se limite pas au diagnostic : elle joue aussi un rôle pédagogique. En montrant les clichés au patient, en lui expliquant les zones pathologiques et les objectifs du traitement, le chirurgien-dentiste favorise la compréhension et l’acceptation du plan de soins. Comme un pilote qui s’aide d’un tableau de bord complet pour prendre les bonnes décisions, le praticien s’appuie sur les radiographies pour sécuriser ses gestes et optimiser le pronostic thérapeutique.
Tests de vitalité pulpaire et évaluation parodontale pré-thérapeutique
Les tests de vitalité pulpaire constituent un complément indispensable de l’examen dentaire lorsqu’une atteinte de la pulpe est suspectée. Ils permettent de déterminer si la pulpe dentaire est saine, inflammée ou nécrosée, et orientent ainsi la décision thérapeutique entre une surveillance, un traitement conservateur ou une thérapeutique endodontique. Les tests thermiques (froid, parfois chaud) et électriques sont les plus utilisés en pratique quotidienne. Leur interprétation doit toutefois tenir compte du contexte clinique et radiologique, pour éviter les faux positifs ou négatifs.
Un test de sensibilité exagérément douloureux et prolongé évoque généralement une pulpite irréversible, alors qu’une absence totale de réponse peut traduire une nécrose pulpaire ou une calcification avancée. Dans tous les cas, ces tests ne doivent jamais être réalisés de manière isolée : ils s’intègrent à l’ensemble des données recueillies lors de l’examen clinique avant un soin dentaire. En combinant signes cliniques, résultats radiologiques et réponses pulpaires, le praticien peut établir un diagnostic de certitude et éviter des traitements inutiles ou inadaptés.
Parallèlement, l’évaluation parodontale pré-thérapeutique porte sur l’état des gencives et de l’appareil de soutien des dents. Le sondage parodontal à l’aide d’une sonde graduée permet de mesurer la profondeur des poches, de détecter des saignements au sondage et d’apprécier la perte d’attache clinique. Des mobilités dentaires, des récessions gingivales, des suppurations ou des foyers de tartre sous-gingival sont autant de signes d’alerte en faveur d’une maladie parodontale active.
Avant d’entreprendre des travaux prothétiques ou implantaires, il est indispensable de stabiliser la situation parodontale. Sans cette étape, les restaurations risquent d’être compromises par une inflammation chronique, une résorption osseuse progressive et, à terme, une perte de dents ou d’implants. L’examen clinique approfondi du parodonte permet de définir un plan de traitement adapté : séances de détartrage et surfaçage radiculaire, instruction à l’hygiène, suivi régulier, voire chirurgie parodontale. En d’autres termes, avant de poser une « superstructure », il faut s’assurer que les fondations biologiques sont solides.
Prévention des complications iatrogènes et optimisation du pronostic thérapeutique
L’un des objectifs majeurs de l’examen clinique avant un soin dentaire est la prévention des complications iatrogènes. En identifiant en amont les facteurs de risque médicaux, anatomiques et fonctionnels, le praticien peut adapter ses techniques, choisir les instruments les plus appropriés et anticiper les difficultés. Cette démarche préventive réduit la probabilité d’incidents peropératoires (fractures radiculaires, perforations, hémorragies, traumatismes des tissus mous) et de complications post-opératoires (infections, douleurs persistantes, échecs prothétiques ou implantaires).
Concrètement, cela se traduit par une série de décisions éclairées : adaptation des doses d’anesthésiques chez le patient cardiaque, choix d’un protocole chirurgical moins invasif chez le patient sous anticoagulants, modification de l’axe de forage en implantologie en fonction de l’anatomie sinusienne ou mandibulaire, ou encore renforcement de l’information donnée au patient sur les suites opératoires. Vous vous demandez peut-être : tout ce temps passé à examiner et à expliquer est-il vraiment utile ? La réponse est oui, car il permet de transformer un acte potentiellement risqué en intervention maîtrisée, avec un pronostic bien plus favorable.
Optimiser le pronostic thérapeutique, c’est aussi intégrer la dimension éducative et préventive dans chaque soin. L’examen clinique détaillé offre l’occasion de sensibiliser le patient à son hygiène bucco-dentaire, à l’impact de ses habitudes de vie (tabac, alcool, alimentation sucrée ou acide) et à la nécessité de visites régulières. En corrigeant les facteurs de risque et en accompagnant le patient dans la durée, le chirurgien-dentiste ne se contente pas de « réparer » des dents : il contribue à maintenir une santé bucco-dentaire durable, intimement liée à la santé générale.
En définitive, l’examen clinique avant un soin dentaire n’est pas une formalité administrative ni un simple préalable technique. C’est une étape stratégique, où se joue une grande partie du succès thérapeutique. Comme en médecine, la qualité du diagnostic conditionne la qualité du traitement. En investissant du temps et de la rigueur dans cette phase préparatoire, nous réduisons le risque de complications iatrogènes, améliorons la précision de nos gestes et offrons à chaque patient un parcours de soins plus sûr, plus confortable et plus prévisible.