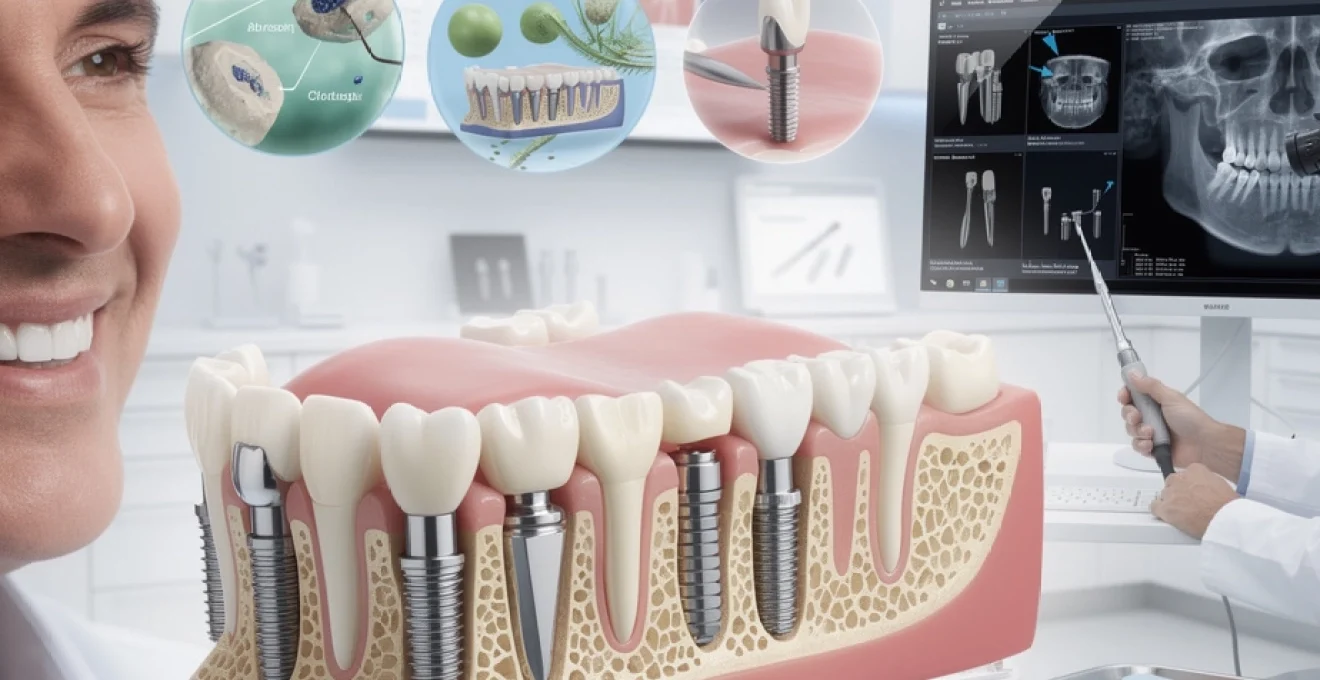
La perte dentaire représente aujourd’hui un défi majeur touchant plus de 178 millions d’Américains selon l’American Dental Association, avec des répercussions profondes sur la qualité de vie. Les implants dentaires émergent comme la solution de référence pour restaurer une fonction masticatoire optimale et un sourire naturel. Cette technologie révolutionnaire exploite les mécanismes biologiques fondamentaux de l’organisme, transformant une vis en titane en racine dentaire fonctionnelle par un processus appelé ostéointégration.
L’évolution spectaculaire de l’implantologie moderne repose sur des décennies de recherche scientifique et d’innovations technologiques. Les matériaux biocompatibles, les techniques chirurgicales affinées et les protocoles de maintenance préventive permettent aujourd’hui d’atteindre des taux de succès supérieurs à 95% sur 10 ans. Cette approche thérapeutique dépasse largement le simple remplacement dentaire pour offrir une véritable régénération tissulaire.
Physiologie osseuse et processus d’ostéointégration des implants dentaires en titane
L’ostéointégration constitue le fondement biologique du succès implantaire, représentant l’ancrage direct structurel et fonctionnel entre l’os vivant et la surface de l’implant. Ce phénomène complexe implique une cascade de réactions cellulaires minutieusement orchestrées, débutant immédiatement après l’insertion chirurgicale. La compréhension de ces mécanismes permet d’optimiser les protocoles thérapeutiques et d’anticiper les facteurs de réussite.
Mécanismes cellulaires de l’ostéointégration selon les protocoles brånemark
Les travaux révolutionnaires du professeur Per-Ingvar Brånemark ont établi les bases scientifiques de l’implantologie moderne. Le processus d’ostéointégration débute par la formation d’un caillot sanguin péri-implantaire, riche en facteurs de croissance plaquettaires et en cellules souches mésenchymateuses. Cette phase inflammatoire initiale, d’une durée de 72 heures, conditionne la qualité de la cicatrisation ultérieure.
La différenciation des ostéoblastes s’intensifie durant les premières semaines, ces cellules spécialisées synthétisant la matrice osseuse directement au contact de la surface implantaire. Le remodelage osseux péri-implantaire atteint sa maturité fonctionnelle après 3 à 6 mois, période durant laquelle la densité osseuse augmente progressivement de 40% autour de l’implant.
Remodelage osseux péri-implantaire et facteurs de croissance PDGF
Le remodelage osseux péri-implantaire obéit aux lois physiologiques de Wolff, selon lesquelles l’os s’adapte aux contraintes mécaniques qui lui sont appliquées. Les ostéocytes, véritables mécanocapteurs osseux, détectent les microdéformations induites par les forces masticatoires et orchestrent la réponse adaptative. Cette plasticité osseuse explique pourquoi les implants deviennent progressivement plus stables avec le temps.
Les facteurs de croissance dérivés des plaquettes (PDGF) jouent un rôle central dans l’angiogenèse péri-implantaire. Ces protéines bioactives stimulent la prolifération des cellules endothéliales et la formation de nouveaux capillaires sanguins, assurant l’ap
vascularisation optimale du site. Une bonne microcirculation sanguine favorise l’apport d’oxygène, de nutriments et de cellules immunitaires, conditions indispensables à une ostéointégration prévisible. Dans certains protocoles, l’utilisation de concentrés plaquettaires comme le PRF (Platelet Rich Fibrin) permet d’augmenter localement la concentration en PDGF, TGF-β et VEGF, accélérant ainsi la cicatrisation tissulaire. En pratique clinique, cela se traduit souvent par une consolidation osseuse plus rapide et une réduction du risque d’échec précoce.
Le remodelage osseux autour de l’implant se poursuit ensuite tout au long de la vie, dans un équilibre dynamique entre résorption et apposition. Lorsque les charges masticatoires sont bien réparties grâce à une prothèse implanto-portée correctement conçue, l’os se densifie et se réorganise selon les lignes de force. À l’inverse, une surcharge localisée ou un défaut d’occlusion peuvent induire une perte osseuse marginale, soulignant l’importance d’un suivi régulier. Vous l’aurez compris : l’implant n’est pas un dispositif « figé », mais un système vivant en interaction permanente avec votre squelette.
Biocompatibilité des alliages titane grade 4 et surface SLA
Le titane Grade 4 représente aujourd’hui la référence en implantologie dentaire grâce à son excellente biocompatibilité et sa résistance mécanique élevée. Cet alliage quasi pur présente une couche d’oxyde de titane (TiO2) stable qui confère des propriétés anti-corrosives et limite les réactions inflammatoires. Les cellules osseuses reconnaissent cette surface comme « neutre », ce qui favorise leur adhésion et leur différenciation. C’est cette compatibilité exceptionnelle qui permet de transformer une vis en titane en véritable racine dentaire artificielle.
Au-delà de la composition du matériau, la micro-topographie de la surface implantaire joue un rôle déterminant. Les surfaces de type SLA (Sand-blasted, Large grit, Acid-etched) combinent un sablage à gros grains et une attaque acide pour créer une rugosité contrôlée. Cette micro-rugosité augmente la surface d’échange entre l’os et l’implant et agit comme une « accroche » mécanique pour les fibrilles de collagène. Des études ont montré que les implants à surface SLA peuvent réduire de plusieurs semaines le délai nécessaire avant la mise en charge fonctionnelle, tout en améliorant la stabilité secondaire.
Sur le plan clinique, cela se traduit par des protocoles plus flexibles, allant parfois jusqu’à la mise en charge immédiate dans des conditions strictement sélectionnées. Pour vous, patient, cela signifie un temps réduit sans dents ou prothèse instable, et un retour plus rapide à une mastication confortable. Les fabricants ont d’ailleurs décliné ces traitements de surface en variantes optimisées (SLA active, SLActive, TiUnite, etc.) pour répondre aux exigences des sites à faible densité osseuse ou des cas nécessitant une cicatrisation accélérée.
Chronologie de cicatrisation osseuse et maturation du tissu péri-implantaire
La cicatrisation autour d’un implant dentaire suit une chronologie bien établie, même si elle peut varier selon l’état général du patient et la qualité de l’os. Durant la première semaine, la phase inflammatoire laisse rapidement place à une phase proliférative, marquée par la formation d’un os tissé. Cet os, encore peu organisé, assure une stabilité biologique initiale mais reste fragile face aux surcharges mécaniques. C’est pourquoi les protocoles classiques prévoient une période de mise au repos relative de 6 à 12 semaines au minimum.
Entre 6 et 12 semaines, l’os tissé est progressivement remplacé par un os lamellaire plus dense, disposé en travées orientées selon les contraintes masticatoires. Ce phénomène de maturation se prolonge jusqu’au 3e à 6e mois, au cours duquel la stabilité secondaire atteint son plateau. En parallèle, les tissus mous péri-implantaires (gencive attachée, muqueuse kératinisée) s’organisent autour de l’émergence prothétique, créant un joint biologique protecteur. Cette barrière joue un rôle analogue au collet d’une dent naturelle, limitant la pénétration bactérienne vers l’os sous-jacent.
Dans certains protocoles de mise en charge immédiate ou précoce, cette chronologie est respectée mais compressée, à condition que la stabilité primaire (mesurée en ISQ ou en Ncm) soit suffisante. C’est un peu comme construire une maison sur des fondations solides : si les piliers sont bien ancrés, vous pouvez poser la toiture plus rapidement. À l’inverse, un os peu dense ou une stabilité primaire insuffisante imposeront un délai plus long avant la pose de la prothèse définitive, afin de sécuriser le processus biologique.
Technologies implantaires modernes et systèmes de fixation avancés
L’implantologie contemporaine ne se résume plus à la simple vis en titane cylindrique. Les grandes marques internationales ont développé des systèmes sophistiqués combinant design macro-géométrique, traitements de surface et connexions prothétiques avancées. Pour vous, cela signifie des implants plus stables, des restaurations esthétiques durables et une meilleure préservation de l’os et des tissus mous. Voyons comment ces technologies se déclinent concrètement à travers quelques systèmes de référence.
Implants nobel biocare et technologie de connexion conique
Les implants Nobel Biocare font partie des pionniers de l’implantologie moderne, avec des systèmes comme NobelActive ou NobelReplace. Leur particularité réside notamment dans la connexion conique interne, parfois décrite comme un « cône Morse ». Ce type de connexion crée un ajustement quasi hermétique entre l’implant et le pilier prothétique, limitant les micro-mouvements et l’infiltration bactérienne au niveau du col implantaire. Moins de microfuites signifie moins d’inflammation et une meilleure stabilité de l’os marginal à long terme.
Cette connexion conique offre également un avantage mécanique majeur : la transmission plus axiale des forces de mastication. En réduisant les contraintes de flexion au col de l’implant, on diminue le risque de dévissage des piliers ou de fracture des composants. Pour les restaurations esthétiques, Nobel Biocare propose des piliers personnalisés en zircone ou en titane usinés en CFAO, permettant d’optimiser l’émergence gingivale et l’intégration visuelle de la couronne. Si vous vous demandez pourquoi certaines restaurations semblent « sortir » naturellement de la gencive, la qualité de cette connexion y est pour beaucoup.
Systèmes straumann BLT et traitement de surface hydrophile
La gamme Straumann BLT (Bone Level Tapered) associe un design conique auto-forant à un traitement de surface hydrophile de type SLActive. Cette surface modifiée présente une énergie de surface élevée, ce qui améliore l’adhésion des protéines sanguines et des cellules dès les premières minutes après l’insertion. En termes simples, le sang « mouille » mieux la surface, ce qui accélère la colonisation cellulaire et la formation de l’os. Des études cliniques ont montré une ostéointégration plus rapide, permettant parfois une mise en charge fonctionnelle dès 4 à 6 semaines.
Le design BLT, légèrement conique, est particulièrement adapté aux sites d’extraction immédiate ou aux zones à densité osseuse variable. Son filetage progressif permet d’obtenir une bonne stabilité primaire sans exercer de contraintes excessives sur la corticale. Pour le patient, cela se traduit par des suites opératoires généralement plus confortables et une meilleure prédictibilité dans les cas complexes. Combiné à des piliers « platform switching », le système Straumann contribue également à limiter la résorption osseuse marginale, un enjeu crucial pour l’esthétique à long terme, surtout dans le secteur antérieur.
Implants zimmer biomet TSV et design auto-taraudant
Les implants Zimmer Biomet de la famille TSV (Tapered Screw-Vent) se distinguent par leur design auto-taraudant et leurs spires progressives. Cette macro-géométrie est pensée pour compacter l’os lors de l’insertion, améliorant ainsi la stabilité primaire, en particulier dans les os de faible densité (type D3-D4). Imaginez une vis qui, au lieu de simplement « prendre place », densifie légèrement le bois dans lequel elle est insérée : vous obtenez une fixation plus ferme dès le départ. C’est exactement l’effet recherché dans l’os spongieux maxillaire.
La connexion interne hexagonale ou conique, selon les modèles, permet une grande flexibilité prothétique tout en maintenant une bonne résistance mécanique. Le traitement de surface MTX favorise l’ostéointégration en offrant une rugosité contrôlée. Ces caractéristiques en font un système apprécié pour les restaurations unitaires comme pour les bridges sur implants dans des contextes chirurgicaux variés. Pour vous, cela signifie que votre praticien dispose d’un « outil » adaptable à la plupart des configurations anatomiques, tout en conservant un haut niveau de sécurité.
Innovations MIS seven et implantologie guidée par CBCT
Le système MIS Seven illustre bien la tendance actuelle à l’implantologie mini-invasive et guidée. Ces implants, à profil conique et filetage optimisé, sont souvent associés à des protocoles de chirurgie guidée par ordinateur basés sur le CBCT (Cone Beam Computed Tomography). Grâce à une empreinte numérique et à un scanner 3D, votre dentiste peut planifier virtuellement la position exacte des implants en tenant compte de l’épaisseur osseuse, des structures anatomiques (sinus, nerf mandibulaire) et du projet prothétique final.
À partir de cette planification, un guide chirurgical imprimé en 3D est fabriqué, permettant une insertion des implants avec une précision de l’ordre du dixième de millimètre. Cette approche guidée réduit la durée de l’intervention, limite les incisions et peut, dans certains cas, éviter des greffes osseuses plus lourdes. Pour le patient, les bénéfices sont multiples : moins de douleurs post-opératoires, un gonflement réduit et un retour plus rapide aux activités quotidiennes. Vous voyez comment la technologie numérique transforme une chirurgie autrefois « artisanale » en procédure hautement contrôlée.
Protocoles chirurgicaux d’insertion implantaire et techniques opératoires
Les protocoles chirurgicaux en implantologie se sont considérablement affinés, permettant d’adapter la technique à chaque situation clinique. On distingue classiquement la pose enfouie en deux temps chirurgicaux, la pose non enfouie en un temps, ainsi que les extractions-implantations immédiates. Le choix dépend de la qualité de l’os, de la stabilité primaire obtenue, de l’esthétique attendue et de vos contraintes personnelles (temps, budget, appréhension). L’objectif reste le même : insérer l’implant dans des conditions optimales pour garantir une ostéointégration pérenne.
La pose en deux temps, décrite dans les protocoles originels de Brånemark, consiste à enfouir complètement l’implant sous la gencive pendant la phase de cicatrisation, puis à le découvrir lors d’une seconde intervention. Cette approche offre une excellente protection mécanique et bactérienne durant les premiers mois, au prix d’un traitement un peu plus long. Les techniques en un temps, avec col implantaire transmuqueux, permettent de réduire le nombre de chirurgies, tout en conservant une très bonne prévisibilité lorsque la stabilité primaire est suffisante.
Dans certains cas sélectionnés, notamment en secteur antérieur ou pour limiter le port d’une prothèse amovible, il est possible de recourir à des protocoles de mise en charge immédiate. L’implant est alors coiffé d’une couronne provisoire fixe quelques heures à quelques jours après la pose. Cette stratégie exige un ancrage osseux initial élevé (souvent > 35 Ncm) et une répartition des charges parfaitement contrôlée. C’est un peu comme marcher sur un pont fraîchement construit : tant que les piliers sont dimensionnés pour supporter le poids, la traversée peut se faire sans risque.
Prothèses implanto-portées et restaurations esthétiques définitives
Une fois l’ostéointégration acquise, la phase prothétique permet de transformer vos implants en véritables dents fonctionnelles. Selon le nombre de dents absentes et la configuration de votre arcade, plusieurs types de restaurations sont possibles : couronnes unitaires sur implant, bridges implanto-portés pour remplacer plusieurs dents consécutives, ou encore prothèses complètes fixes de type full-arch (All-on-4, All-on-6, All-on-8). L’enjeu est double : rétablir une fonction masticatoire efficace et obtenir un résultat esthétique naturel, en harmonie avec votre visage.
Les matériaux utilisés pour les couronnes et bridges ont beaucoup évolué. Les restaurations tout céramique en zircone ou en céramique pressée (lithium-disilicate) offrent une translucidité et une couleur très proches de l’émail naturel, tout en présentant une résistance mécanique élevée. Elles peuvent être vissées directement sur l’implant ou scellées sur un pilier intermédiaire, chaque option ayant ses indications. Les restaurations transvissées facilitent la maintenance et les éventuelles réparations, tandis que les restaurations scellées permettent parfois un rendu esthétique légèrement supérieur dans les zones très visibles.
Pour les patients totalement édentés, les bridges complets sur implants représentent une alternative haut de gamme aux prothèses amovibles traditionnelles. Fixés sur 4 à 10 implants selon les protocoles, ces bridges offrent une stabilité incomparable et une force masticatoire proche de celle d’une dentition naturelle. Vous pouvez à nouveau croquer dans une pomme ou savourer un steak sans appréhension. Le design du bridge, la gestion de la fausse gencive et le soutien des lèvres sont soigneusement étudiés (Smile Design) pour restaurer non seulement le sourire, mais aussi les volumes du visage.
Maintenance implantaire à long terme et prévention de la péri-implantite
Un implant dentaire bien intégré peut théoriquement durer toute la vie, à condition d’une maintenance rigoureuse. Comme pour une voiture haut de gamme, la qualité de l’entretien conditionne la longévité. La principale menace à long terme est la péri-implantite, une inflammation infectieuse des tissus entourant l’implant, comparable à la parodontite autour des dents naturelles. Elle se traduit par une perte osseuse progressive pouvant, en l’absence de traitement, conduire à la mobilité puis à la perte de l’implant.
La prévention repose d’abord sur votre hygiène bucco-dentaire quotidienne : brossage minutieux deux fois par jour avec une brosse à poils souples, utilisation de brossettes interdentaires adaptées aux espaces autour des piliers, et éventuellement de jets interdentaires. Votre chirurgien-dentiste ou hygiéniste vous montrera les gestes spécifiques à adopter autour des prothèses implanto-portées. Les visites de contrôle, généralement tous les 6 à 12 mois, permettent de vérifier l’absence de saignement, de poches péri-implantaires et de surveiller la hauteur osseuse sur radiographie.
En cas de mucosite (inflammation superficielle de la gencive autour de l’implant), un traitement précoce par débridement mécanique, antiseptiques locaux et renforcement de l’hygiène suffit souvent à enrayer le processus. Lorsque la péri-implantite est installée avec perte osseuse visible, des chirurgies correctrices (décontamination de surface, régénération osseuse guidée) peuvent être envisagées, avec des résultats variables selon l’étendue des lésions. D’où l’importance de ne pas attendre l’apparition de symptômes majeurs (suppuration, mobilité) pour consulter : à ce stade, la marge de manœuvre thérapeutique est plus limitée.
Indications spécifiques et contre-indications médicales aux implants dentaires
Les implants dentaires sont indiqués chez la grande majorité des adultes présentant une bonne santé générale et locale. Ils constituent une solution privilégiée pour remplacer une dent unique manquante sans toucher aux dents voisines, pour combler un édentement partiel lorsqu’un bridge conventionnel n’est pas souhaitable, ou pour stabiliser une prothèse complète chez un patient édenté total. Que vous ayez perdu une dent suite à une carie, un traumatisme ou une maladie parodontale, l’implant permet de retrouver une dent fixe, esthétique et fonctionnelle.
Cependant, certaines situations nécessitent une évaluation approfondie, voire contre-indiquent temporairement ou définitivement l’implantation. Un diabète mal équilibré, un tabagisme important (> 10 cigarettes/jour), des traitements par bisphosphonates IV ou par anti-résorptifs puissants, ainsi que certaines pathologies cardiovasculaires non stabilisées, augmentent le risque de complications. Dans ces cas, une concertation avec le médecin traitant ou le spécialiste est indispensable pour adapter le protocole ou différer l’intervention. De même, les maladies parodontales actives doivent être traitées et stabilisées avant toute chirurgie implantaire.
L’âge n’est pas, en soi, une contre-indication : de nombreux patients de plus de 70 ou 80 ans bénéficient avec succès d’implants dentaires, à condition que la densité osseuse et l’état de santé général le permettent. En revanche, chez l’adolescent, on attend la fin de la croissance maxillo-faciale (en général après 18 ans) pour éviter des décalages esthétiques ultérieurs. Enfin, des facteurs plus locaux comme un volume osseux insuffisant, une proximité avec le nerf alvéolaire inférieur ou le sinus maxillaire peuvent nécessiter des techniques complémentaires (greffes osseuses, élévation sinusienne) ou orienter vers des solutions alternatives (bridges, prothèses amovibles).
En résumé, la décision de poser un implant dentaire repose sur une analyse personnalisée, intégrant vos attentes, votre état de santé, votre anatomie et votre budget. C’est en dialoguant avec votre chirurgien-dentiste, sur la base d’un bilan clinique et radiologique complet, que vous pourrez déterminer si cette technologie de pointe est la meilleure option pour retrouver des dents naturelles permanentes et un sourire durablement serein.