La greffe osseuse dentaire représente aujourd’hui une technique chirurgicale incontournable en implantologie moderne. Cette procédure permet de restaurer le volume osseux nécessaire à la pose d’implants dentaires dans des situations où l’os alvéolaire s’avère insuffisant. Avec l’évolution des matériaux de substitution et l’affinement des protocoles chirurgicaux, cette intervention offre des perspectives de traitement élargies pour des millions de patients édentés. La maîtrise de ces techniques constitue un enjeu majeur pour les praticiens, tant sur le plan clinique qu’économique, dans un contexte où la demande en implantologie ne cesse de croître.
Anatomie osseuse alvéolaire et physiologie de la résorption post-extractionnelle
L’os alvéolaire constitue la structure de soutien fondamentale des dents, formant avec le ligament parodontal un ensemble fonctionnel complexe. Cette architecture osseuse particulière présente des caractéristiques uniques qui influencent directement les processus de cicatrisation et de régénération après extraction dentaire. La compréhension de ces mécanismes s’avère cruciale pour anticiper les besoins en reconstruction osseuse et optimiser les protocoles thérapeutiques.
Processus de remodelage osseux selon la loi de wolff
La loi de Wolff, énoncée en 1892, décrit l’adaptation fonctionnelle du tissu osseux aux contraintes mécaniques qui lui sont appliquées. Dans le contexte dentaire, cette loi explique pourquoi l’os alvéolaire se résorbe après la perte d’une dent. L’absence de stimulation mécanique transmise par les forces occlusales provoque une diminution progressive de la densité osseuse. Ce phénomène de remodelage adaptatif suit un processus biologique précis impliquant les ostéoclastes et les ostéoblastes.
Les recherches récentes en biologie osseuse ont démontré que cette adaptation tissulaire débute dès les premières heures suivant l’extraction. L’équilibre entre résorption et néoformation osseuse se trouve perturbé, créant un déficit progressif qui peut compromettre la faisabilité d’une implantation future. Cette compréhension physiologique guide désormais les stratégies préventives de préservation alvéolaire.
Chronologie de la résorption alvéolaire horizontale et verticale
La résorption post-extractionnelle suit un schéma temporel prévisible mais variable selon les individus. Les études histomorphométriques indiquent une perte osseuse moyenne de 40 à 60% du volume initial dans les six premiers mois. Cette résorption affecte prioritairement la table vestibulaire, plus fine et moins vascularisée que la table linguale. La dimension horizontale diminue de 3 à 4 mm en moyenne, tandis que la hauteur se réduit d’environ 1 à 2 mm.
Cette cinétique de résorption présente des variations anatomiques significatives. Au maxillaire, la proximité des cavités sinusiennes et nasales accentue la perte de hauteur osseuse. À la mandibule, la densité corticale plus importante offre une meilleure résistance à la résorption, particulièrement dans la région symphysaire. Ces données anatomiques orientent le choix des techniques de reconstruction et leur temporalité d’application.
Classification des défauts osseux selon seibert et lindhe
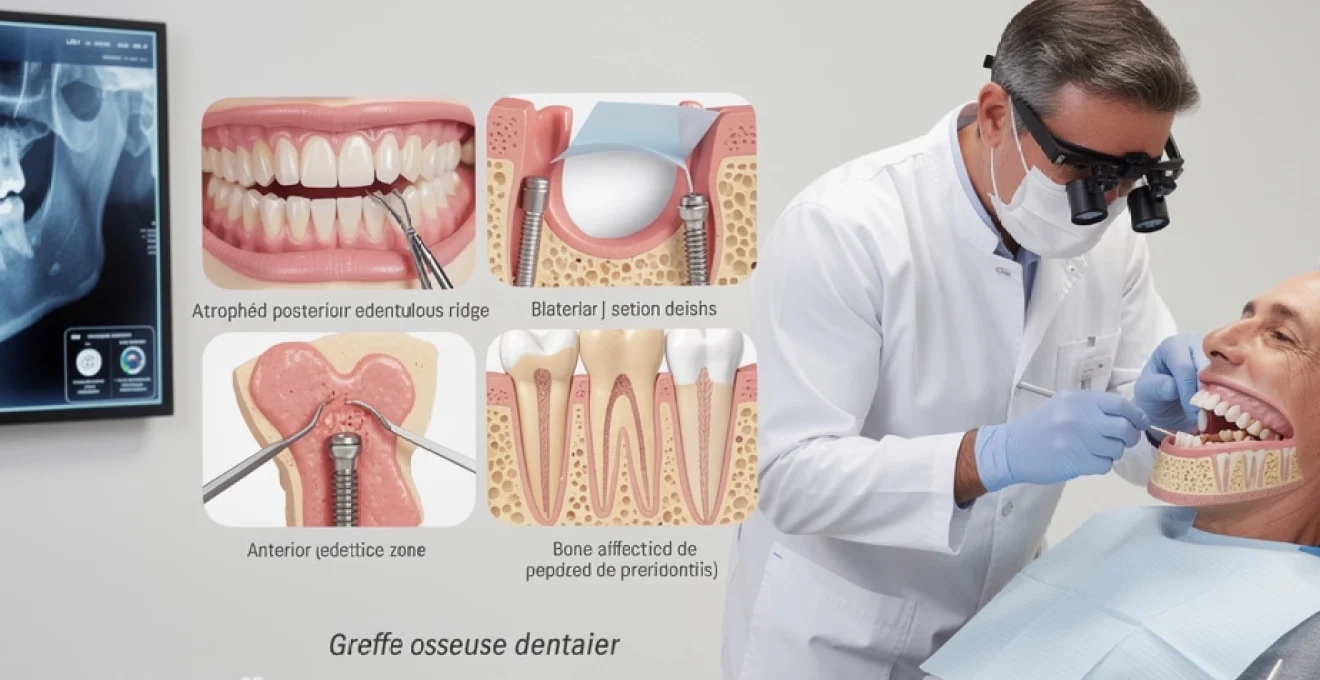
La classification de Seibert, référence en parodontologie reconstructrice, distingue trois catégories de défauts alvéolaires. Le défaut de classe I correspond à une perte tissulaire vestibulo-linguale
et se manifeste principalement par un amincissement de la largeur de la crête. La classe II décrit une perte de hauteur verticale, souvent consécutive à des extractions anciennes ou à des traumatismes. La classe III, enfin, associe un déficit horizontal et vertical, constituant la situation la plus complexe à traiter sur le plan esthétique et fonctionnel. La classification de Lindhe complète cette approche en intégrant la dimension parodontale des défauts, en particulier dans les secteurs antérieurs. Pour le clinicien, identifier précisément le type de crête selon Seibert et Lindhe permet de choisir la technique de greffe osseuse dentaire la plus adaptée (greffe d’apposition, ROG, comblement alvéolaire) et d’anticiper le résultat prothétique futur.
Impact de la parodontite sur la densité osseuse résiduelle
La maladie parodontale constitue un facteur majeur de perte osseuse qualitative et quantitative. Les processus inflammatoires chroniques entraînent une destruction progressive de l’os alvéolaire, avec une altération de sa micro-architecture trabéculaire. Même après stabilisation de la parodontite, la densité osseuse résiduelle reste fréquemment diminuée, ce qui impacte directement la planification d’une greffe osseuse et la stabilité primaire des implants dentaires.
Sur le plan radiologique, on observe un os plus poreux, moins radio-opaque, en particulier au niveau des secteurs postérieurs mandibulaires. Cliniquement, cela se traduit par une moindre résistance lors du forage et de la pose des implants, augmentant le risque de micromouvements et d’échec d’ostéointégration. Une prise en charge parodontale préalable rigoureuse, associée à une phase de maintenance stricte, est donc indispensable avant toute chirurgie de reconstruction. Dans de nombreux cas, l’utilisation de biomatériaux à résorption lente et de membranes de régénération osseuse guidée permet de compenser en partie cette fragilité structurelle.
Indications cliniques spécifiques selon la classification d’atwood
La classification d’Atwood décrit l’évolution des crêtes édentées en plusieurs stades, depuis la perte dentaire récente jusqu’à la crête fortement résorbée. Ces différents stades guident l’indication des greffes osseuses dentaires et des techniques de régénération. Plus le stade est avancé, plus la stratégie chirurgicale doit être anticipée et souvent segmentée en plusieurs temps opératoires pour sécuriser le résultat.
Dans les stades initiaux (Atwood I et II), une greffe osseuse dentaire localisée ou un simple comblement alvéolaire post-extractionnel suffisent souvent à préserver un volume compatible avec la pose d’implants. À partir des stades III et IV, la résorption marquée impose le recours à des techniques plus sophistiquées de reconstruction pré-implantaire, parfois associées à des élévations sinusiennes. Dans les formes extrêmes (stades V et VI), il peut être nécessaire de combiner plusieurs approches (greffes d’apposition, greffes en onlay, implants courts ou zygomatiques) afin de restaurer une base osseuse fonctionnelle et esthétique.
Pose d’implants dentaires en secteurs esthétiques antérieurs
Les secteurs antérieurs maxillaires présentent des exigences esthétiques élevées, où chaque millimètre d’os et de tissu mou compte. Dans les stades précoces d’Atwood, la greffe osseuse dentaire vise principalement à maintenir ou restaurer la convexité vestibulaire de la crête. Un déficit horizontal même modéré peut entraîner un profil d’émergence défavorable, avec un col implantaire visible ou un festonnage gingival irrégulier. C’est pourquoi les techniques de régénération osseuse guidée associant xénogreffe et membrane collagénique sont largement utilisées dans ces indications.
Lorsque la résorption est plus avancée (stades III-IV), on privilégie souvent des greffes d’apposition cortico-spongieuses prélevées au niveau du ramus mandibulaire pour recréer un volume tridimensionnel satisfaisant. Vous l’aurez compris : dans la zone du sourire, l’objectif n’est pas seulement de poser un implant dentaire fonctionnel, mais de restituer un contour osseux harmonieux supportant une gencive stable et naturelle. L’implantation immédiate post-extractionnelle associée à un comblement alvéolaire peut aussi être envisagée, à condition que les parois osseuses résiduelles soient intactes et que l’ancrage apical soit suffisant.
Reconstruction pré-implantaire des crêtes édentées postérieures
Dans les secteurs postérieurs, la priorité clinique se déplace davantage vers la fonction masticatoire et la répartition des charges occlusales. Selon le stade d’Atwood, la crête peut présenter une forte résorption verticale, en particulier au maxillaire où le sinus se pneumatise progressivement. La greffe osseuse dentaire a alors pour objectif principal de recréer une hauteur et une largeur suffisantes pour des implants de longueur standard, capables de supporter des forces importantes.
Au niveau mandibulaire, les greffes d’apposition latérales à base d’autogreffes ou de blocs allogéniques permettent de corriger des crêtes en lame de couteau. Au maxillaire, ces reconstructions sont fréquemment combinées à des élévations sinusiennes, réalisées par voie latérale ou crestale selon la hauteur osseuse résiduelle. Dans certains cas, lorsque les contraintes anatomiques sont majeures, le recours à des implants courts ou extra-courts peut limiter l’ampleur de la reconstruction, tout en restant compatible avec une fonction durable. La planification numérique 3D s’avère ici précieuse pour simuler les volumes à regagner et optimiser l’axe des implants dentaires.
Comblement des alvéoles post-extractionnelles immédiates
Le comblement alvéolaire immédiat constitue une indication de plus en plus fréquente de greffe osseuse dentaire préventive. L’objectif est de limiter la résorption post-extractionnelle en remplissant l’alvéole avec un biomatériau ostéoconducteur, parfois combiné à des facteurs de croissance comme le PRF. En agissant dès le jour de l’extraction, on profite de la fenêtre biologique optimale de cicatrisation pour stabiliser le volume osseux et préserver le profil gingival.
Dans la pratique, le chirurgien retire soigneusement les tissus de granulation, irrigue l’alvéole, puis la comble avec un substitut osseux particulaire (souvent une xénogreffe bovine déprotéinisée). Une membrane en collagène peut être positionnée pour contenir le greffon et protéger le caillot. Cette technique est particulièrement indiquée chez les patients jeunes ou dans les secteurs visibles, lorsque la pose d’un implant dentaire est prévue dans les mois suivants. Elle réduit significativement le besoin de greffes plus invasives ultérieures et améliore la stabilité des tissus mous péri-implantaires.
Élévation sinusienne bilatérale par technique de summers
Lorsque la hauteur osseuse résiduelle sous le sinus maxillaire est modérément réduite (environ 5 à 7 mm), la technique de Summers, ou élévation sinusienne par voie crestale, représente une alternative mini-invasive à la fenêtre latérale. Par un accès transcrestal, le praticien utilise des ostéotomes progressifs pour fracturer délicatement le plancher sinusien et soulever la membrane de Schneider. L’espace créé est ensuite comblé par un biomatériau, permettant de gagner plusieurs millimètres de hauteur osseuse.
Dans le cas de pertes bilatérales, cette approche peut être réalisée de manière symétrique lors d’une même séance, souvent en association avec la pose simultanée des implants dentaires si la stabilité primaire est jugée suffisante. L’intérêt pour le patient est double : une morbidité réduite et un temps global de traitement plus court. Néanmoins, cette technique exige une excellente maîtrise de l’anatomie sinusienne et une évaluation radiologique préalable précise, afin de minimiser le risque de perforation de la membrane ou de migration du matériau de greffe dans le sinus.
Matériaux de substitution osseuse et biocompatibilité tissulaire
Le choix du matériau de greffe conditionne en grande partie la réussite de la greffe osseuse dentaire. Chaque substitut présente un profil spécifique en termes de résorption, de capacité ostéoconductrice et de réponse tissulaire. L’objectif est de trouver un équilibre entre stabilité volumique à long terme et remodelage progressif par l’os néoformé. Les données de la littérature, issues d’études cliniques et histologiques, guident aujourd’hui le clinicien dans cette sélection, en tenant compte du site, du volume à restaurer et du projet implantaire.
On distingue classiquement les autogreffes, considérées comme le « gold standard », des xénogreffes, allogreffes et matériaux synthétiques. À ces substituts s’ajoutent les membranes de régénération, résorbables ou non, qui jouent un rôle essentiel dans la régénération osseuse guidée. Leur biocompatibilité, leur comportement mécanique et leur capacité à exclure les cellules épithéliales conditionnent la qualité de la néoformation osseuse. Pour vous, en tant que patient, cela se traduit par une cicatrisation plus prévisible et un taux de succès implantaire optimisé.
Autogreffes cortico-spongieuses du ramus mandibulaire
Les autogreffes cortico-spongieuses prélevées au niveau du ramus mandibulaire ou de la symphyse restent une référence en chirurgie pré-implantaire. Elles offrent une triple propriété : ostéogénique, ostéoinductive et ostéoconductrice, ce qu’aucun substitut exogène ne peut égaler. En d’autres termes, elles apportent à la fois des cellules osseuses vivantes, des facteurs de croissance et une matrice de support. Leur intégration est rapide, avec un taux de réussite des greffes osseuses dentaires particulièrement élevé dans les reconstructions d’apposition latérale.
Sur le plan pratique, ces prélèvements nécessitent toutefois une expertise chirurgicale avancée et créent un second site opératoire, source potentielle de douleur ou de paresthésie transitoire. Le volume disponible reste également limité, ce qui peut poser problème dans les déficits majeurs. C’est pourquoi, dans de nombreuses situations, les autogreffes sont aujourd’hui associées à des biomatériaux (xénogreffes ou allogreffes particulaires) afin d’augmenter le volume et d’améliorer la stabilité dimensionnelle à long terme, tout en réduisant la quantité d’os autologue à prélever.
Xénogreffes bovines déprotéinisées Bio-Oss et cerabone
Les xénogreffes bovines déprotéinisées, telles que Bio-Oss ou Cerabone, sont parmi les substituts osseux les plus documentés en implantologie. Leur structure trabéculaire, très proche de celle de l’os humain, offre une excellente ostéoconduction et une stabilité volumique remarquable. Ces matériaux se résorbent lentement, parfois sur plusieurs années, ce qui en fait des alliés précieux pour maintenir le volume dans les zones esthétiques ou sous les sinus maxillaires après une élévation.
Du point de vue de la biocompatibilité, les protocoles modernes de déprotéinisation et de stérilisation réduisent considérablement les risques immunologiques ou infectieux. Histologiquement, on observe une intégration intime entre les particules de xénogreffe et l’os néoformé, formant un complexe hybride stable. Pour le clinicien, l’utilisation de Bio-Oss ou Cerabone dans une greffe osseuse dentaire permet d’obtenir un support fiable pour la pose d’implants dentaires, tout en limitant le recours à des prélèvements autologues plus invasifs, notamment chez les patients réticents à la chirurgie lourde.
Allogreffes lyophilisées FDBA et phosphate tricalcique β-TCP
Les allogreffes osseuses humaines déminéralisées ou non (DFDBA, FDBA) constituent une autre option intéressante, surtout lorsque le volume à combler est important. Issues de banques de tissus rigoureusement contrôlées, elles offrent une bonne ostéoconduction et, pour certaines formes déminéralisées, un potentiel ostéoinducteur grâce à l’exposition de protéines morphogénétiques osseuses. Elles se résorbent plus rapidement que les xénogreffes, laissant place à un os néoformé de qualité, ce qui peut être un avantage dans des sites où l’on souhaite un remodelage plus dynamique.
Le phosphate tricalcique β-TCP, matériau synthétique, complète cet arsenal avec une résorption encore plus rapide et une excellente biocompatibilité. Utilisé seul ou en mélange avec d’autres greffons, il permet de stimuler la néoformation osseuse tout en étant progressivement remplacé. On peut le comparer à un échafaudage temporaire qui disparaît une fois la structure définitive construite. Le choix entre FDBA, DFDBA et β-TCP dépendra de l’indication clinique, du délai souhaité avant implantation et de la stratégie de charge prothétique envisagée.
Membranes résorbables en collagène porcin et PTFE non résorbable
Les membranes jouent un rôle de « barrière intelligente » en régénération osseuse guidée. Les membranes résorbables en collagène porcin sont aujourd’hui largement utilisées pour les greffes osseuses dentaires de petite et moyenne étendue. Elles présentent l’avantage de ne pas nécessiter de seconde intervention pour leur retrait et de favoriser la colonisation par les cellules ostéoblastiques, tout en limitant la prolifération épithéliale. Leur temps de résorption, calibré entre 3 et 6 mois selon les modèles, correspond à la fenêtre de formation osseuse la plus active.
Les membranes en PTFE non résorbable (ePTFE ou dPTFE) sont reservées aux défauts plus complexes, où une stabilité mécanique accrue est nécessaire. Elles maintiennent le volume de régénération plus longtemps, mais imposent un retrait chirurgical et présentent un risque accru d’exposition en cas de tension des tissus mous. Le choix de la membrane, comme celui du biomatériau, doit donc être individualisé. Pour vous, patient, l’enjeu est d’obtenir une régénération osseuse prédictible, avec un minimum d’interventions et de morbidité, tout en garantissant un support durable pour votre futur implant dentaire.
Protocoles chirurgicaux avancés en régénération osseuse guidée
Les protocoles de régénération osseuse guidée (ROG) ont considérablement évolué ces dernières années, combinant biomatériaux, membranes et facteurs de croissance. L’objectif est d’exclure les tissus conjonctifs et épithéliaux de la zone de greffe, afin de laisser les cellules osseuses coloniser l’espace protégé. La qualité de la fermeture primaire, l’absence de tension et la stabilité du caillot sont des prérequis incontournables pour le succès de toute ROG.
Dans les défauts horizontaux modérés, une technique couramment utilisée consiste à mélanger une xénogreffe bovine à résorption lente avec un peu d’os autologue particulaire, recouverte d’une membrane collagénique stabilisée par des épingles ou des sutures. Pour des défauts combinés (classes III de Seibert), des formes plus rigides de membranes ou des grilles en titane peuvent être nécessaires pour maintenir un espace suffisant. L’intégration de PRF ou d’autres concentrés plaquettaires permet d’accélérer la cicatrisation des tissus mous et d’améliorer la vascularisation du site.
La chirurgie guidée numérique vient encore affiner ces protocoles. Grâce au CBCT et aux logiciels de planification, il est possible de concevoir des guides chirurgicaux et, dans certains cas, des blocs allogéniques ou des grilles en titane personnalisées par impression 3D. Ces dispositifs s’adaptent parfaitement au défaut osseux et réduisent le temps opératoire. Pour le patient, cela se traduit par une chirurgie plus précise, moins invasive et une meilleure prédictibilité du résultat. Vous vous demandez si ces techniques sont réservées aux cas complexes ? En réalité, elles tendent à se démocratiser, même pour des reconstructions de taille modérée, tant leur apport en confort et en sécurité est important.
Complications post-opératoires et gestion des échecs de cicatrisation
Comme toute intervention chirurgicale, la greffe osseuse dentaire comporte un certain nombre de complications potentielles. Les plus fréquentes sont l’œdème, la douleur et les hématomes, généralement bien contrôlés par une médication adaptée et des mesures locales (glace, repos, alimentation molle). Cependant, des complications plus spécifiques peuvent survenir, telles que l’exposition de la membrane, l’infection du site de greffe ou la perte partielle du volume reconstruit.
L’exposition précoce d’une membrane, en particulier lorsqu’il s’agit de PTFE non résorbable, augmente le risque de contamination bactérienne et peut compromettre la régénération osseuse sous-jacente. Dans ces situations, une surveillance rapprochée et, parfois, un retrait anticipé de la membrane sont nécessaires. Les infections se manifestent par une douleur persistante, un gonflement important ou un écoulement purulent. Une antibiothérapie ciblée, associée à un débridement local, permet souvent de contrôler la situation, mais une partie du greffon peut être perdue.
Les échecs de cicatrisation osseuse se traduisent par une persistance de zones fibreuses au sein de la greffe, visibles radiologiquement comme des lacunes ou des zones moins denses. Lorsque ces zones compromettent la stabilité de l’implant dentaire, une reprise chirurgicale peut s’avérer nécessaire. Cela peut sembler décourageant, mais il est important de rappeler que, globalement, les taux de succès des greffes osseuses pré-implantaires dépassent 90 à 95 % dans la majorité des études. Un suivi post-opératoire rigoureux, le respect des consignes (notamment l’arrêt du tabac) et une bonne hygiène bucco-dentaire restent les meilleurs alliés pour minimiser ces risques.
Critères radiographiques d’évaluation par CBCT et densitométrie DEXA
L’évaluation radiographique occupe une place centrale dans le diagnostic pré-opératoire et le suivi post-opératoire des greffes osseuses dentaires. Le CBCT (Cone Beam Computed Tomography) s’est imposé comme l’examen de choix en implantologie, offrant une visualisation tridimensionnelle précise des volumes osseux. Il permet de mesurer avec exactitude la hauteur et l’épaisseur de la crête, de repérer les structures anatomiques à risque (canal mandibulaire, sinus, fosses nasales) et de quantifier le gain osseux obtenu après la greffe.
Au-delà des simples mesures linéaires, l’analyse de la densité osseuse en unités de type Hounsfield, même si elle n’est pas standardisée comme en scanner médical, fournit des indications utiles sur la qualité de l’os néoformé. La densitométrie DEXA, quant à elle, est surtout utilisée à l’échelle systémique pour évaluer le risque d’ostéoporose, mais elle peut éclairer le praticien sur le contexte métabolique général du patient. Un os fragilisé nécessitera des précautions supplémentaires et, parfois, un allongement des délais de cicatrisation avant la pose d’implants dentaires.
Dans le suivi, la comparaison des CBCT pré- et post-opératoires permet de vérifier la stabilité dimensionnelle de la greffe osseuse dentaire à moyen et long terme. Une légère réduction du volume est physiologique, mais une perte importante doit alerter sur un éventuel problème de surcharge occlusale, de parodontite non contrôlée ou de pathologie systémique. En combinant ces données radiologiques avec l’examen clinique, le praticien dispose de tous les éléments pour ajuster le plan de traitement, sécuriser la phase prothétique et assurer la pérennité des implants posés sur la zone reconstruite.