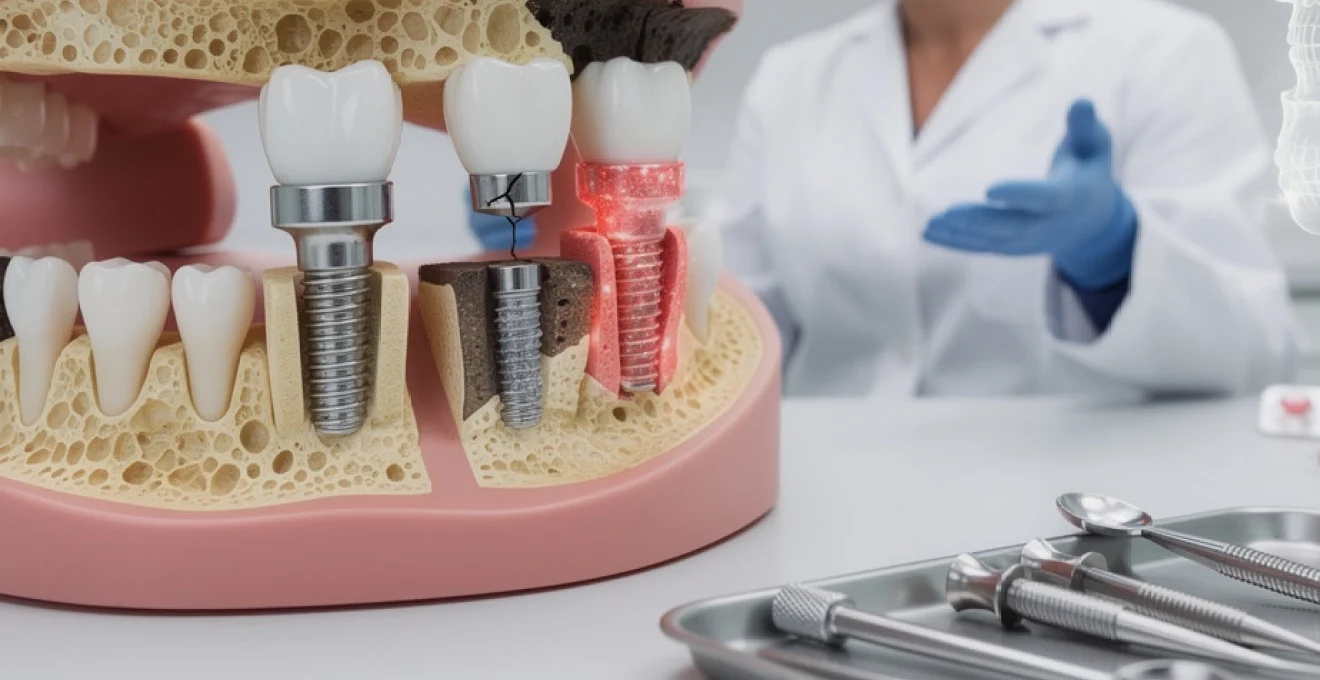
# Implant dentaire en titane : avantages et risques à connaître
Les implants dentaires en titane représentent aujourd’hui la solution de référence pour remplacer les dents manquantes de manière durable et fonctionnelle. Utilisés depuis les années 1960 suite aux travaux pionniers du professeur Brånemark, ces dispositifs médicaux ont révolutionné la pratique implantologique moderne. Le titane possède des propriétés uniques qui en font un matériau de choix : biocompatibilité exceptionnelle, résistance mécanique élevée et capacité remarquable à fusionner avec l’os de la mâchoire. Cependant, comme toute intervention médicale, la pose d’implants en titane comporte des avantages significatifs mais aussi des risques potentiels qu’il convient d’examiner attentivement. Comprendre les caractéristiques techniques de ce matériau, les protocoles chirurgicaux, les taux de succès cliniques ainsi que les complications possibles permet de prendre une décision éclairée concernant cette solution thérapeutique.
Composition et propriétés biomécaniques du titane grade 4 et grade 5 en implantologie
Le titane utilisé en implantologie dentaire se décline principalement en deux grades : le titane commercialement pur (grade 4) et l’alliage de titane (grade 5). Le titane grade 4 contient au minimum 99% de titane pur, offrant une biocompatibilité optimale avec les tissus humains. Sa structure cristalline hexagonale compacte lui confère une résistance à la corrosion remarquable, même dans l’environnement buccal agressif caractérisé par des variations de pH et la présence de bactéries. Le titane pur présente un module d’élasticité d’environ 110 GPa, relativement proche de celui de l’os cortical humain, ce qui favorise une répartition harmonieuse des contraintes mécaniques lors de la mastication.
Alliage Ti-6Al-4V : caractéristiques de résistance et module d’élasticité
L’alliage Ti-6Al-4V, également appelé titane grade 5, contient 6% d’aluminium et 4% de vanadium en plus du titane. Cette composition confère au matériau des propriétés mécaniques supérieures au titane pur : une résistance à la traction pouvant atteindre 900 MPa contre 550 MPa pour le grade 4. Le module d’élasticité de cet alliage s’établit autour de 114 GPa, légèrement supérieur au titane pur mais toujours compatible avec les exigences biomécaniques de l’implantologie. Ces caractéristiques permettent de concevoir des implants de diamètre réduit pour les zones anatomiques étroites, tout en maintenant une résistance suffisante aux forces masticatoires qui peuvent atteindre 200 à 300 Newtons dans la région postérieure.
La limite d’élasticité élevée de l’alliage Ti-6Al-4V minimise les risques de déformation permanente sous charge cyclique, un phénomène crucial puisque les implants subissent quotidiennement des milliers de cycles masticatoires. Les fabricants privilégient généralement cet alliage pour les implants de petit diamètre (moins de 3,5 mm) ou pour les connexions prothétiques soumises à des contraintes importantes. Cependant, certains praticiens préfèrent le titane pur pour sa biocompatibilité légèrement supérieure, notamment chez les patients présentant des sensibilités métalliques potentielles.
Osseointegration : processus biologique de liaison os-titane
Sur le plan histologique, l’ostéointégration se caractérise par un contact intime entre l’os vivant et la surface de l’implant en titane, sans interposition de tissu fibreux. Après la pose de l’implant, un caillot sanguin se forme autour du filetage, suivi de la phase de remodelage osseux : l’os ancien est résorbé et remplacé progressivement par un os néoformé qui vient épouser la micro‑topographie de la surface titane. Ce processus s’étale généralement sur 3 à 6 mois selon la qualité osseuse (plus rapide dans la mandibule que dans le maxillaire), le protocole chirurgical et l’état de santé général du patient.
On distingue classiquement plusieurs phases : une phase inflammatoire initiale, indispensable au déclenchement de la cicatrisation, une phase de formation d’os tissé (plus fragile), puis une phase de maturation en os lamellaire plus dense et organisé. La rugosité contrôlée de la surface implantaire favorise l’adhésion des ostéoblastes (cellules formant l’os) et la production de matrice osseuse. En pratique clinique, la qualité de cette ostéointégration conditionne la stabilité secondaire de l’implant, c’est‑à‑dire sa capacité à résister durablement aux forces masticatoires sans micro‑mouvements, gage de succès à long terme pour votre implant dentaire en titane.
Biocompatibilité et corrosion galvanique du titane en milieu buccal
La biocompatibilité du titane repose principalement sur la formation spontanée d’un film d’oxyde de titane (TiO₂) à sa surface, d’une épaisseur de quelques nanomètres. Cette couche passive, très stable chimiquement, isole le métal du milieu buccal et limite la libération d’ions métalliques. De nombreuses études cliniques et expérimentales démontrent que ce film d’oxyde réduit fortement les réactions inflammatoires et immunologiques, expliquant le taux de succès élevé des implants dentaires en titane sur des suivis de plus de 10 à 20 ans. Pour la majorité des patients, le titane reste donc un matériau bien toléré, même au contact prolongé des tissus mous et osseux.
Cependant, la cavité buccale est un environnement complexe : variations de pH, biofilm bactérien, présence éventuelle d’autres métaux (amalgames, couronnes métalliques, appareils amovibles). Dans ce contexte, des phénomènes de corrosion galvanique peuvent survenir lorsque différents métaux sont en contact via la salive, jouant le rôle d’électrolyte. Cela peut conduire, dans de rares cas, à une libération accrue de microparticules de titane et à une inflammation locale chronique. Les données récentes montrent que ces particules sont presque toujours présentes autour des implants, mais leur lien direct avec la péri‑implantite reste controversé. Un bilan global de la situation bucco‑dentaire et la limitation des associations de métaux hétérogènes permettent de réduire ce risque.
Traitements de surface : anodisation, sablage et mordançage acide
Pour optimiser l’ostéointégration, la plupart des implants dentaires en titane bénéficient aujourd’hui de traitements de surface sophistiqués. L’objectif est de créer une micro‑ et nano‑rugosité contrôlée, qui augmente la surface de contact os‑implant et favorise l’adhésion cellulaire. Le sablage à l’oxyde d’alumine ou à des particules de titane génère des irrégularités micrométriques, tandis que le mordançage acide (souvent aux acides sulfurique et chlorhydrique) affine encore cette micro‑topographie en éliminant la couche superficielle du métal. Ce double traitement, dit SLA (Sandblasted Large‑grit Acid‑etched), est l’un des plus documentés en littérature avec des taux de succès supérieurs à 95 % à 10 ans.
L’anodisation, quant à elle, consiste à appliquer un courant électrique dans un bain électrolytique afin d’épaissir et de structurer le film d’oxyde de titane. Elle permet de moduler la couleur de la surface (utile pour les parties transgingivales) et de créer des nanopores favorisant l’interaction avec les protéines et les cellules osseuses. Certaines surfaces sont également enrichies en calcium ou en phosphore pour mimer la composition de l’os. Pour vous, patient, ces traitements de surface des implants en titane se traduisent concrètement par une ostéointégration plus rapide, une meilleure stabilité primaire et un délai potentiellement raccourci avant la pose de la couronne définitive.
Protocoles chirurgicaux et techniques de pose d’implants en titane
Au‑delà du matériau lui‑même, le succès d’un implant dentaire en titane dépend étroitement du protocole chirurgical choisi et du respect rigoureux des étapes opératoires. Le chirurgien doit adapter sa stratégie en fonction de la qualité osseuse, du volume disponible, de la position de l’implant et des attentes esthétiques. Deux grandes approches coexistent : l’implantation en deux temps selon le protocole historique de Brånemark, et les protocoles en un temps avec mise en charge immédiate ou précoce lorsque les conditions de stabilité le permettent. Comprendre ces différences vous aide à mieux anticiper la durée globale du traitement et les temps de cicatrisation nécessaires.
Implantation en deux temps selon le protocole brånemark
Le protocole en deux temps, décrit initialement par Brånemark, reste une référence pour les situations nécessitant une prudence maximale : faible densité osseuse, greffe osseuse associée, patients à risque médical modéré. La première étape consiste à insérer l’implant en titane dans l’os, puis à recouvrir celui‑ci par la gencive à l’aide de sutures. L’implant est ainsi laissé en cicatrisation « enfoui » pendant 3 à 6 mois, à l’abri des forces masticatoires. Durant cette phase, l’ostéointégration se met en place sans perturbation mécanique, comme une fondation qui se consolide avant l’édification de la maison.
La seconde étape intervient une fois la liaison os‑titane jugée suffisante, confirmée cliniquement et parfois par des mesures de stabilité (ISQ). Le praticien ré‑ouvre alors délicatement la gencive au‑dessus de l’implant pour poser une vis de cicatrisation ou directement un pilier transgingival. Quelques semaines plus tard, la prothèse (couronne, bridge ou prothèse fixée) est définitivement vissée ou scellée. Ce protocole en deux temps est plus long, mais il offre un haut niveau de sécurité, notamment chez les patients pour lesquels l’implantologie en titane présente davantage de risques de complications.
Mise en charge immédiate versus différée : critères de stabilité primaire
Avec l’évolution des surfaces implantaires et des techniques chirurgicales, la mise en charge immédiate ou précoce des implants en titane s’est considérablement développée. La « mise en charge immédiate » consiste à poser une prothèse provisoire fixe dans les 48 heures suivant l’implantation, tandis que la mise en charge différée prévoit un délai de plusieurs semaines à quelques mois. Cette approche peut être très confortable pour vous, car elle permet de retrouver rapidement une esthétique et une fonction masticatoire acceptables. Mais est‑elle possible pour tous les patients ?
La clé réside dans la stabilité primaire, c’est‑à‑dire la fixation mécanique initiale de l’implant dans l’os. Une stabilité primaire élevée (souvent associée à un torque d’insertion supérieur à 30–35 Ncm et à un ISQ élevé) est indispensable pour envisager une mise en charge immédiate, en particulier dans les restaurations complètes type « All‑on‑4 » ou « All‑on‑6 ». En revanche, en cas d’os de faible densité, de greffe osseuse récente ou de facteurs de risque systémiques (diabète mal contrôlé, tabagisme important), une mise en charge différée est préférée afin de ne pas compromettre l’ostéointégration de l’implant dentaire en titane.
Forage séquentiel et préparation du site implantaire dans l’os cortical
La préparation du lit implantaire est une étape déterminante pour la réussite du traitement. Le forage se fait de manière séquentielle, à l’aide d’une série de forets de diamètre croissant, afin de respecter au mieux l’architecture osseuse. Le but est de créer un logement légèrement inférieur au diamètre de l’implant en titane, de manière à obtenir un effet de « press‑fit » et donc une bonne stabilité primaire. L’irrigation abondante au sérum physiologique stérile permet de limiter l’échauffement de l’os, car une température dépassant 47 °C pendant plus d’une minute peut induire une nécrose osseuse irréversible.
Dans l’os cortical dense, notamment au niveau mandibulaire, le praticien doit adapter sa séquence de forage pour éviter une compression excessive qui pourrait entraver la vascularisation et retarder la cicatrisation. À l’inverse, dans un os spongieux peu dense (type IV), un sous‑forage plus marqué est parfois nécessaire pour améliorer l’ancrage de l’implant dentaire en titane. La maîtrise de ces paramètres exige une expérience clinique solide et une planification précise à partir des examens 3D (scanner CBCT), afin d’éviter les structures anatomiques sensibles comme le nerf alvéolaire inférieur ou le sinus maxillaire.
Torque d’insertion optimal et coefficient de stabilité ISQ
Le torque d’insertion correspond au couple de force nécessaire pour visser l’implant dans l’os, généralement mesuré en Newton‑centimètre (Ncm). Un torque trop faible traduit un manque de stabilité primaire, tandis qu’un torque excessif peut entraîner une compression osseuse délétère. De manière pratique, la plupart des cliniciens considèrent qu’un torque compris entre 25 et 45 Ncm est idéal pour un implant dentaire en titane. Pour une mise en charge immédiate, un seuil de 35 Ncm est souvent recherché, bien que les recommandations puissent varier selon les systèmes implantaires.
Le coefficient de stabilité ISQ (Implant Stability Quotient), mesuré par résonance de fréquence, offre un complément d’information objectif. Il varie de 1 à 100, les valeurs supérieures à 70 indiquant généralement une excellente stabilité. L’ISQ permet de suivre l’évolution de la stabilité au fil des mois : on observe souvent une légère baisse initiale (remodelage osseux) puis une remontée progressive à mesure que l’ostéointégration se consolide. En combinant torque et ISQ, le praticien peut ajuster le calendrier de mise en charge de vos implants en titane pour optimiser à la fois sécurité et confort.
Avantages cliniques et taux de succès des implants en titane pur
Les implants en titane, qu’ils soient en titane pur (grade 4) ou en alliage (grade 5), affichent aujourd’hui parmi les meilleurs taux de succès en odontologie. Cette fiabilité repose sur plus de 50 ans de données cliniques et sur une amélioration continue des surfaces et des connexions prothétiques. Pour vous, cela se traduit par une solution de remplacement dentaire capable de durer plusieurs décennies, à condition de respecter une hygiène bucco‑dentaire rigoureuse et un suivi régulier. Comment ces implants se comportent‑ils réellement à long terme face aux contraintes du quotidien ?
Durabilité à long terme : études longitudinales sur 20 ans
Les études longitudinales portant sur des cohortes suivies pendant 10 à 20 ans montrent des taux de survie des implants en titane supérieurs à 90–95 %, voire davantage dans certaines séries sélectionnées. Une méta‑analyse récente retrouve par exemple des taux de succès de l’ordre de 94 % à 15 ans pour les implants en titane insérés en secteur antérieur, légèrement inférieurs en secteur postérieur où les forces masticatoires sont plus importantes. Ces chiffres confirment que l’implant dentaire en titane est une solution durable, souvent supérieure aux bridges conventionnels qui nécessitent parfois un remplacement après 10 à 15 ans.
Bien sûr, ces résultats dépendent de nombreux facteurs : qualité de la planification, respect des protocoles chirurgicaux, type de prothèse, mais aussi facteurs liés au patient (tabac, hygiène, maladies générales). Les études montrent par exemple que les fumeurs présentent un risque d’échec implantaire environ 2 fois plus élevé que les non‑fumeurs. Néanmoins, lorsque les conditions sont optimales et que les contrôles réguliers sont maintenus, vos implants en titane peuvent rester fonctionnels et confortables plusieurs décennies, avec un impact très positif sur la qualité de vie.
Résistance aux forces masticatoires et répartition des charges occlusales
Le titane se distingue par une excellente résistance à la fatigue mécanique, indispensable pour supporter les forces masticatoires répétées, parfois supérieures à 300–400 N dans les régions molaires chez certains patients. Grâce à son module d’élasticité relativement proche de celui de l’os, il permet une répartition plus homogène des contraintes occlusales, limitant ainsi les risques de surcharge localisée. On pourrait comparer l’implant dentaire en titane à un pilier de pont bien dimensionné : s’il est correctement positionné et intégré, il distribue les forces de manière harmonieuse à la « structure » osseuse environnante.
Les protocoles prothétiques modernes (occlusion équilibrée, utilisation de matériaux de recouvrement amortissants, gestion des parafonctions comme le bruxisme) contribuent également à protéger l’implant et l’os marginal. Dans certains cas à risque (bruxisme sévère, arcade complète sur implants), un port nocturne de gouttière occlusale est recommandé pour diminuer les contraintes excessives. En résumé, la robustesse mécanique du titane, associée à une conception prothétique soignée, confère aux implants une excellente résistance dans le temps, même dans des conditions masticatoires exigeantes.
Compatibilité avec l’imagerie par IRM et scanner CBCT
Contrairement à certaines idées reçues, la présence d’implants dentaires en titane n’interdit pas la réalisation d’examens d’IRM, car le titane est un matériau non ferromagnétique. Cela signifie qu’il n’est pas attiré par le champ magnétique et ne présente donc pas de risque de déplacement ou de chauffe significative dans les conditions cliniques habituelles. En revanche, des artéfacts d’image (zones de distorsion ou de signal perturbé) peuvent apparaître à proximité immédiate de l’implant, ce qui peut rendre l’interprétation plus difficile dans certaines régions anatomiques.
En implantologie, l’examen de référence reste le scanner CBCT (Cone Beam Computed Tomography), qui offre une visualisation tridimensionnelle précise de la position des implants en titane, de l’épaisseur de l’os résiduel et de l’état des tissus environnants. Le titane crée également des artéfacts sur les reconstructions, mais les logiciels modernes permettent de les réduire. Cette compatibilité avec les principales techniques d’imagerie médicale facilite le suivi à long terme de vos implants dentaires, ainsi que le diagnostic précoce d’éventuelles complications péri‑implantaires.
Complications péri-implantaires et échecs liés au titane
Malgré leurs excellents taux de succès, les implants dentaires en titane ne sont pas exempts de complications. Celles‑ci peuvent survenir précocement, lors de la phase d’ostéointégration, ou plus tardivement, parfois plusieurs années après la mise en fonction. Les principales complications concernent les tissus entourant l’implant (gencive et os), mais aussi, plus rarement, le matériau lui‑même (fracture) ou des réactions d’hypersensibilité au titane. Connaître ces risques vous permet de mieux comprendre l’importance du suivi régulier et d’une hygiène irréprochable pour protéger vos implants.
Péri-implantite : étiologie bactérienne et perte osseuse marginale
La péri‑implantite est une infection chronique des tissus entourant l’implant, associant une inflammation de la gencive et une perte osseuse progressive. Elle est en quelque sorte l’équivalent, autour d’un implant, de la parodontite qui touche les dents naturelles. Les principales causes sont l’accumulation de plaque bactérienne (biofilm) en cas d’hygiène insuffisante, le tabagisme, un contrôle inadapté de la charge occlusale ou la présence de facteurs systémiques (diabète mal équilibré, prédisposition génétique). Cliniquement, elle se manifeste par des saignements au sondage, une suppuration possible, une profondeur de poche accrue et un recul radiographique de l’os marginal.
Non traitée, la péri‑implantite peut conduire à la perte de l’implant dentaire en titane par déchaussement progressif. Le traitement associe généralement un débridement mécanique des surfaces, une désinfection (chlorhexidine, laser, air‑polishing), et parfois des chirurgies de régénération osseuse. La prévention reste toutefois l’élément central : brossage minutieux, utilisation de brossettes interdentaires autour des implants, visites régulières chez votre chirurgien‑dentiste pour des contrôles et détartrages professionnels. Ainsi, même si la péri‑implantite est une complication sérieuse, elle peut souvent être évitée ou stabilisée si elle est détectée précocement.
Allergie au titane : tests épicutanés MELISA et hypersensibilité de type IV
Les véritables allergies au titane restent rares, mais elles font l’objet d’un intérêt croissant, notamment chez les patients présentant déjà des intolérances à d’autres métaux (nickel, chrome, cobalt). Il s’agit le plus souvent d’une hypersensibilité retardée de type IV, médiée par les lymphocytes T, plutôt que d’une réaction immédiate de type allergique classique. Les symptômes éventuellement rapportés sont peu spécifiques : inflammation chronique autour de l’implant, mucites récidivantes, sensations de brûlure, fatigue inexpliquée. La difficulté réside dans le fait qu’il n’existe pas de test diagnostique totalement validé et standardisé.
Le test MELISA (Memory Lymphocyte Immunostimulation Assay) et certains tests épicutanés (patch‑tests) sont parfois utilisés pour explorer une suspicion d’hypersensibilité au titane, mais leur interprétation doit rester prudente. En pratique, chez un patient avec antécédents d’allergies multiples aux métaux ou symptôme inhabituel après la pose d’un implant dentaire en titane, une discussion multidisciplinaire (dentiste, allergologue, médecin traitant) s’impose. Dans certains cas très spécifiques, des alternatives sans métal, comme les implants en zircone, peuvent être envisagées.
Fracture implantaire et fatigue mécanique du col prothétique
La fracture d’un implant en titane est une complication heureusement rare, dont l’incidence est généralement estimée à moins de 1 % sur le long terme. Lorsqu’elle survient, elle touche fréquemment la zone du col prothétique, région où les contraintes mécaniques sont les plus concentrées. Les facteurs favorisants sont une surcharge occlusale chronique (bruxisme, absence de protection par gouttière), l’utilisation d’implants de petit diamètre dans des zones fortement sollicitées, ou encore des erreurs de planification prothétique (cantilevers trop importants, nombre d’implants insuffisant).
Une fracture implantaire nécessite le plus souvent le retrait de l’implant dentaire en titane, suivi, après cicatrisation, d’une nouvelle planification implantoprothétique. Pour limiter ce risque, le praticien choisit des implants de diamètre et de longueur adaptés, répartit correctement les points d’appui en fonction de votre schéma occlusal et, si besoin, recommande des dispositifs de protection pour la nuit. Vous avez un rôle actif dans cette prévention : éviter de mordre des objets très durs (glace, noyaux, stylos) et signaler rapidement tout inconfort ou bruit inhabituel au niveau de votre prothèse implanto‑portée.
Mucite péri-implantaire et inflammation des tissus mous gingivaux
La mucite péri‑implantaire correspond à une inflammation réversible des tissus mous entourant l’implant, sans perte osseuse associée. Elle se manifeste par un érythème, un œdème gingival et des saignements au sondage, souvent en lien avec un contrôle de plaque insuffisant. On pourrait la comparer à une « gingivite autour d’un implant dentaire en titane ». À ce stade, un renforcement de l’hygiène, associé à un débridement professionnel et parfois à des antiseptiques locaux, permet en général un retour à la santé tissulaire en quelques semaines.
La mucite constitue toutefois un signal d’alarme : si elle n’est pas prise en charge, elle peut évoluer vers une péri‑implantite avec atteinte osseuse. C’est pourquoi vos visites de contrôle ne se limitent pas à vérifier la solidité de l’implant, mais s’attachent aussi à évaluer l’état des gencives, la profondeur de sondage et la présence éventuelle de saignements. En adoptant de bonnes habitudes quotidiennes de brossage et en suivant les recommandations de votre dentiste (type de brossettes, fréquence des visites), vous contribuez activement à prévenir ces inflammations des tissus mous autour de vos implants en titane.
Contre-indications médicales et facteurs de risque spécifiques
La pose d’un implant dentaire en titane n’est pas une procédure anodine : elle implique une chirurgie, une cicatrisation osseuse et une exposition durable à un biomatériau. Certains contextes médicaux peuvent augmenter le risque de complications, voire constituer des contre‑indications relatives ou absolues. Un interrogatoire médical détaillé, complété si besoin par l’avis de votre médecin traitant ou de votre spécialiste, est donc indispensable avant d’envisager un traitement implantaire. Parmi les facteurs de risque les plus étudiés figurent l’utilisation de bisphosphonates, le diabète mal contrôlé et le tabagisme important.
Bisphosphonates et ostéonécrose des mâchoires liée aux médicaments
Les bisphosphonates sont des médicaments utilisés pour traiter l’ostéoporose, certaines métastases osseuses ou myélomes, en freinant la résorption osseuse. Administrés par voie intraveineuse ou orale, ils peuvent, dans de rares cas, être associés à une ostéonécrose des mâchoires liée aux médicaments (ONM), surtout après une extraction dentaire ou une chirurgie osseuse. L’insertion d’un implant dentaire en titane chez un patient sous bisphosphonates doit donc être soigneusement évaluée. Le risque est plus élevé avec les formes intraveineuses à fortes doses, utilisées en cancérologie, qu’avec les formes orales prescrites pour l’ostéoporose.
En pratique, un bilan radiologique et clinique complet est réalisé, et la décision d’implanter ou non se prend au cas par cas, en coordination avec le médecin prescripteur. Dans certaines situations, une pause thérapeutique (drug holiday) peut être envisagée, bien que son efficacité ne soit pas formellement prouvée. Lorsque le risque est jugé trop important, des alternatives au traitement implantaire sont proposées (prothèse amovible, bridge conventionnel). L’objectif est toujours de privilégier votre sécurité, même si cela implique de renoncer à l’implantologie en titane dans des cas particuliers.
Diabète non contrôlé et cicatrisation osseuse retardée
Le diabète, surtout lorsqu’il est mal équilibré, est un facteur de risque reconnu en implantologie. Une hyperglycémie chronique altère la microcirculation, ralentit la cicatrisation et favorise les infections. Plusieurs études montrent que les patients diabétiques non contrôlés présentent un taux d’échec implantaire plus élevé, ainsi qu’une incidence accrue de mucites et de péri‑implantites. En revanche, lorsque le diabète est bien équilibré (HbA1c généralement inférieure à 7 %), les taux de succès des implants dentaires en titane se rapprochent de ceux de la population générale.
Avant d’envisager une chirurgie implantaire, votre praticien demandera donc souvent un bilan sanguin récent et, si nécessaire, ajustera le timing de l’intervention en fonction de votre contrôle glycémique. Une collaboration étroite avec votre médecin ou diabétologue est parfois souhaitable. De votre côté, respecter les recommandations hygiéno‑diététiques, votre traitement antidiabétique et renforcer l’hygiène buccale sont des éléments clés pour réduire les risques et favoriser une bonne ostéointégration.
Tabagisme et vasoconstriction : impact sur l’ostéointégration
Le tabac constitue l’un des facteurs de risque les mieux documentés en implantologie. La nicotine entraîne une vasoconstriction des petits vaisseaux sanguins, réduisant l’apport d’oxygène et de nutriments aux tissus. Elle altère également la fonction des cellules impliquées dans la cicatrisation osseuse et gingivale. Résultat : les fumeurs présentent en moyenne un taux d’échec plus élevé des implants dentaires en titane, ainsi qu’un risque accru de péri‑implantite et de perte osseuse marginale à long terme. Plus la consommation est importante (nombre de cigarettes par jour, ancienneté du tabagisme), plus ce risque augmente.
De nombreuses équipes recommandent un arrêt complet du tabac au moins deux semaines avant la chirurgie implantaire et pendant la phase de cicatrisation initiale (un à trois mois après la pose). Même si vous ne parvenez pas à arrêter définitivement, une réduction significative de votre consommation autour de la période opératoire peut déjà améliorer le pronostic. Votre dentiste pourra vous orienter vers des programmes d’aide au sevrage tabagique. En vous impliquant activement dans cette démarche, vous maximisez vos chances de succès avec vos futurs implants en titane.
Alternatives au titane : zircone et céramique biocompatible
Pour certains patients, le titane n’est pas la solution idéale : suspicion d’hypersensibilité aux métaux, forte exigence esthétique dans le secteur antérieur avec gencive fine, ou simple souhait de bénéficier d’une option totalement « metal‑free ». Dans ces situations, les implants en zircone, fabriqués en céramique de dioxyde de zirconium, représentent une alternative intéressante. Bien qu’ils soient utilisés depuis moins longtemps que l’implant dentaire en titane, les données cliniques récentes montrent des taux de succès encourageants, souvent comparables à ceux du titane sur des suivis de 5 à 10 ans.
La zircone présente plusieurs avantages : couleur blanche proche de la dent naturelle, absence de risque de coloration grisâtre des gencives en cas de récession, excellente biocompatibilité et résistance accrue à la corrosion et à la plaque bactérienne. En revanche, ce matériau est plus cassant que le titane et moins tolérant aux surcharges mécaniques. Les implants en zircone sont souvent réalisés en un seul bloc (monobloc), ce qui limite parfois la flexibilité prothétique et complique certains ajustements. De plus, leur coût est généralement supérieur et tous les praticiens ne sont pas formés à leur mise en place.
En définitive, le choix entre un implant en titane et un implant en zircone doit être personnalisé, après une analyse complète de votre situation clinique, de vos antécédents médicaux et de vos attentes esthétiques. Pour la majorité des indications, le titane demeure aujourd’hui la référence grâce à son recul scientifique et à sa robustesse mécanique. Toutefois, pour les patients recherchant une solution sans métal ou présentant des contraintes esthétiques très élevées, les implants céramiques de nouvelle génération offrent une alternative crédible, à discuter au cas par cas avec votre chirurgien‑dentiste ou implantologiste.